Виды анемий у детей и их лечение

В процессе кроветворения участвует весь костный мозг ребенка, организму постоянно требуется большое количество железа, полноценного белка, микроэлементов, витаминов. Поэтому даже небольшие нарушения вскармливания, инфекционные воздействия, применение лекарственных средств, угнетающих функцию костного мозга, легко приводят к анемизации детей.
Дефицитная анемия у детей – это заболевание, характеризующееся уменьшением количества эритроцитов (красных кровяных телец) и/или снижением содержания гемоглобина в них. Анемии могут возникать вследствие кровопотери, при некоторых заболеваниях внутренних органов, но чаще имеют смешанную природу.
Самая распространенная анемия у детей – железодефицитная (связана с недостатком железа в организме).
Болезни крови и как влияют анемии на здоровье детей
Все болезни крови условно можно разделить на несколько основных типов, но при всем их многообразии, как правило, анемия является или главным проявлением болезни крови, или наиболее частым ее признаком, или осложнением.
Первый тип – это заболевания, связанные с дефицитом тех или иных факторов, необходимых для нормального образования клеток крови. В данном случае речь идет прежде всего о пищевых факторах, то есть тех веществах, которые поступают в наш организм с пищей. При этом сам кроветворный костный мозг потенциально здоров, но работает неполноценно. Особенно зависимым от пищевых факторов является образование именно гемоглобина и эритроцитов. Поэтому заболевания крови, обусловленные дефицитом пищевых факторов, принято называть «дефицитные анемии». Это самые часто встречающиеся болезни крови и влияют такие анемии на ребенка самым негативным образом.
Второй тип – это заболевания, обусловленные собственно патологическим процессом в костном мозге. При этом нормальный кроветворный костный мозг или исчезает (апластическая анемия), или замещается патологически измененной кроветворной тканью, что имеет место при опухолевых заболеваниях крови (рак крови). Рак крови носит особые названия, в частности, лейкоз, или лимфома, или гематосаркома. В структуре опухолевых заболеваний человека, к счастью, частота рака крови невелика и не превышает 3 %. При этом анемия может быть одним из многочисленных проявлений рака крови.
Третий тип – это заболевания, при которых костный мозг производит достаточное и даже повышенное количество клеток крови, но эти клетки избыточно разрушаются под действием различных как внутренних, так и внешних повреждающих факторов. Одним из наиболее значимых повреждающих факторов может быть сама иммунная система нашего организма. В наше время, когда мы имеем эффективные способы борьбы с инфекционными заболеваниями и человечество, можно сказать, «не вымирает» от инфекций, как это было, к примеру, в Средние века, у человека появились новые «враги» – опухоли и аутоиммунные заболевания. Что такое рак, понимают практические все. А что такое аутоиммунное заболевание? Об аутоиммунном заболевании принято говорить тогда, когда в организме человека появляются антитела (повреждающие частицы) против собственных неизмененных клеток и тканей. Этих проблем не избегает и кровь. Под действием этих повреждающих частиц могут повышенно разрушаться, например, эритроциты – это заболевание носит название аутоиммунная гемолитическая анемия. Если разрушаются тромбоциты, то заболевание называется тромбоцитопеническая пурпура. Существуют и другие болезни крови, связанные именно с приобретенным или даже врожденным повышенным разрушением клеток крови.
Четвертый тип – к этим болезням крови принято относить заболевания, связанные с врожденным или приобретенным нарушением свертывания крови за счет дефекта или дефицита плазменных белков, осуществляющих нормальное тромбообразование при повреждении сосудистой стенки. Самым частым из них является гемофилия.
Далее вы узнаете, как проявляется анемия у детей, и как классифицируется это заболевание.
Заболевание крови у детей анемия: классификация и симптомы проявления
Анемии представляют собой самую большую и распространенную группу заболеваний системы крови. Это целая группа заболеваний, общей чертой которых является уменьшение числа эритроцитов и (или) снижение уровня гемоглобина в крови. Несмотря на разные причины возникновения, все анемии у детей характеризуются общим набором симптомов, по которым можно распознать это заболевание. Наиболее характерные из них: сухость и шелушение кожи; слабость волос и ногтей, волосы секутся и выпадают, ногти искривлены, на них появляется поперечная исчерченность; расстройства пищеварения (понос, тошнота, гастриты); плохое состояние зубной эмали, большое число кариозных зубов; головокружения, слабость, эмоциональная неустойчивость, шум в ушах.
Как видно на фото, при анемии у детей наблюдаются бледность кожи, отечность лица, похолодание конечностей:

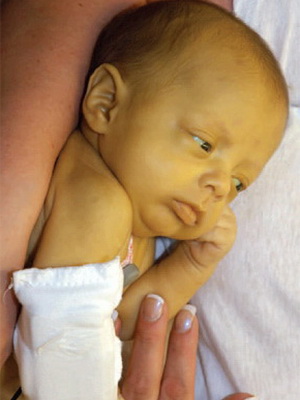
Также можно заметить резкое снижение аппетита, изменения со стороны нервной системы в виде вялости, раздражительности. Нарушения сердечной деятельности проявляются в виде тахикардии (учащенного сердцебиения).
Самым важным показателем болезни анемия у детей является уровень гемоглобина в крови. Чем он ниже, тем тяжелее протекает анемия.
Классификация анемий у детей по этиопатогенетическому принципу включает 3 большие группы:
- анемии вследствие кровопотерь (постгеморрагические);
- анемии вследствие нарушения кровообразования (дефицитные анемии), анемии вследствие опустошения костного мозга и др.;
- анемии вследствие повышенного кроворазрушения – гемолитические (врожденные энзимопатические, гемоглобинопатии, аутоиммунные формы и др.).
Постгеморрагические анемии у детей: причины возникновения и признаки

Малокровие новорожденных возникает в результате повреждения сосудов плаценты или пуповины и возникновения как наружного, так и скрытого кровотечения. В этом случае кровь плода попадает в кровеносное русло матери. У детей в грудном, младшем и старшем возрасте кровопотери объясняются заболеваниями органов кроветворения, механической травмой, поражением желудочно-кишечного тракта и почек, геморрагическими диатезами и др. Потеря 30–33 % от общего количества крови характеризуется как острая и может вызвать шок со смертельным исходом. Хроническое кровотечение допускает для организма ребенка большую кровопотерю (до 50 %).
Основные признаки такой анемии у детей: головокружение, слабость, бледность видимых слизистых оболочек и кожных покровов, систолический шум на верхушке сердца, тахикардия. В крови отмечаются признаки анемии, небольшое увеличение лейкоцитов в крови.
Прогноз зависит от степени кровопотери и характера болезни.
Массивная потеря крови сопровождается развитием гиповолемического шока, централизацией кровообращения, гидремической реакцией с признаками эксикоза, сердечнососудистой недостаточностью и быстрым истощением глюкокортикоидной функции надпочечников.
Симптомокомплекс может развиться под влиянием других этиологических факторов, например хронических инфекций.
Клиника постгеморрагических анемий у детей зависит от величины скорости кровопотери, возраста больного, этиологического фактора. При массивном кровотечении может развиться шок.
Острая кровопотеря на первом этапе складывается из двух клинических синдромов – анемического и коллаптоидного. Ребенок становится бледным, вялым, адинамичным. Появляются головокружение, шум в ушах, у некоторых тревожный беспокойный взгляд, холодный пот, зевота, иногда икота, снижение артериального давления, частый нитевидный пульс, одышка; над верхушкой сердца выслушивается систолический шум, определяется тахикардия. В тяжелых случаях – цианоз, судороги, нарушение зрения.
В этом раннем периоде после кровопотери не выявляется снижение количества эритроцитов и гемоглобина в связи с компенсаторным поступлением в сосуды депонированной крови и уменьшением емкости общего сосудистого русла в результате рефлекторного сужения значительной части капилляров. Количество тромбоцитов и лейкоцитов в течение первых часов после кровопотери повышается. Выраженная анемия после острой кровопотери выявляется спустя 1–2 дня, когда наступает так называемая «гидремическая фаза компенсации», характеризующаяся обильным поступлением в кровеносную систему тканевой жидкости. В этой фазе наблюдается прогрессирующее снижение гемоглобина и эритроцитов. В периферической крови появляется большое количество новообразованных эритроцитов – ретикулоцитов, а у детей грудного возраста могут появляться единичные нормо– и эритробласты, отмечается также полихроматофилия эритроцитов.
Хроническая постгеморрагическая анемия крови у ребенка характеризуется медленным темпом развития. Клиническая картина определяется степенью тяжести анемии. В легких случаях анемия длительное время может оставаться незамеченной. При нарастании степени тяжести анемии появляется общая слабость, снижается физическая и психическая активность ребенка, ухудшается аппетит, появляется головокружение, шум в ушах. Кожные покровы бледные с восковидным оттенком или фарфорово-бледные, слизистые губ, конъюнктивы бескровные, склеры голубоватые. Лицо становится одутловатым, появляется пастозность, иногда отеки нижних конечностей. Границы сердца расширены влево, над верхушкой и у основания выслушивается систолический шум анемического характера, тахикардия, выявляется гипохромная анемия с дегенеративными и частично регенеративными формами эритроцитов. Диагноз ставится на основании клинических данных, а при острой кровопотере – коллапса и гематологических исследований.
Лечение заключается в остановке кровотечения, ликвидации симптомов шока (плазма, кровезаменители) и восстановлении баланса железа.
Причины развития и особенности железодефицитной анемии у детей

К предрасполагающим факторам относятся: раннее искусственное вскармливание, частые заболевания ребенка, рахит, гипотрофия, а также нарушения ухода за ребенком. Дефицит железа может также быть обусловлен низким содержанием его в «депо» в результате недоношенности, многоплодной беременности или анемии матери в период беременности, а также нарушением обмена железа, главным образом, его всасывания.
В результате перечисленных факторов в организме ребенка происходит нарушение различных видов обмена, при этом наиболее страдает усвоение железа. Железодефицитной анемии у детей раннего возраста в ряде случаев сопутствует так называемая дизалиментарная анемия, возникающая от недостаточного поступления с пищей белка и витаминов.
У детей раннего возраста (6-18 мес.) в связи с быстрыми темпами роста и развития наблюдается повышенная потребность в железе. В этот период жизни запасы железа быстро истощаются из-за усиленного его потребления из «депо»: у недоношенных детей к 3-му мес., у доношенных – к 5-6-му мес. жизни. Для обеспечения нормального развития ребенка в суточном рационе новорожденного должно содержаться 1,5 мг железа, а у ребенка 1–3 лет – не менее 10 мг.
Распространенность железодефицитной анемии у детей раннего возраста в России и развитых европейских странах составляет: около 50 % , у детей старшего возраста – более 20 %. Особенность этой анемии у детей заключается в том, что она приводит к росту инфекционной заболеваемости органов дыхания и желудочно-кишечного тракта. Железо необходимо для нормального функционирования структур головного мозга, при его недостаточном содержании нарушается нервно-психическое развитие ребенка. В последнее время стали обращать внимание на то, что дефицит железа увеличивает абсорбцию свинца в ЖКТ. Это особенно важно для детей, живущих в больших городах, вблизи магистральных дорог.
При типичных формах железодефицитных анемий у детей, вызванных распространенными причинами, можно выделить легкую (эритроциты – 3,0–4,0 1012/л, гемоглобин – 90-100 г/л), среднетяжелую (эритроциты – 2,0–3,0 1012/л, гемоглобин -70-90 г/л) и тяжелую форму (эритроциты– 2,0*1012/л и ниже, гемоглобин– 70 г/л и ниже). Все они встречаются в основном в раннем возрасте. Легкая форма диагностируется не всегда, так как самочувствие ребенка остается удовлетворительным. Клиническая картина железодефицитных состояний (сидеропений) неспецифична и включает несколько синдромов.

Эпителиальный синдром включает дистрофию и атрофию барьерных тканей (слизистых оболочек, кожи и ее производных – ногтей, волос). К трофическим нарушениям легко присоединяются воспалительные изменения. В результате снижается аппетит, возникают извращение вкуса и обоняния, дисфагия, диспепсические расстройства, нарушения процессов всасывания в кишечнике, скрытые кишечные кровотечения. Бледность кожи и конъюнктивы выявляют только при значительном снижении концентрации гемоглобина.
Синдром снижения местной иммунной защиты проявляется частыми ОРВИ и острыми кишечными инфекциями. Около 70 % часто болеющих детей страдают сидеропенией. У них снижен как неспецифический (лизоцим, пропердин и т. д.), так и специфический иммунитет. Показано, что в отсутствие железа IgA теряет свою бактерицидную активность.
Сердечно-сосудистый синдром наблюдают при тяжелой железодефицитной анемии. У детей развиваются повышенная утомляемость, низкое артериальное давление, тахикардия, снижение тонуса сердечной мышцы, приглушение тонов, функциональный, довольно грубый систолический шум, хорошо выслушиваемый на сосудах («шум волчка») и связанный с гидремией. Возможны головокружения.
Гепатолиеналъный синдром возникает редко, обычно при тяжелой анемии и сочетании рахита и анемии.
Ювенильный хлороз («бледная немочь», ранний хлороз) – форма анемии, встречающаяся у девочек в препубертатном и пубертатном периодах. Заболевание проявляется слабостью, легкой утомляемостью, иногда обмороками, головокружением, сердцебиением, снижением аппетита, склонностью к запорам, олиго– или аменореей. Кожа алебастровой бледности. Характерно выпадение волос, ломкость ногтей, извращение вкуса (желание есть мел, зубной порошок, уголь, грифели от карандашей), расстройства мочеиспускания (ночное недержание мочи, частые позывы на мочеиспускание).
Возрастно-половая обусловленность патологии свидетельствует об участии в патогенезе эндокринных факторов.
Диагностика железодефицитной анемии у детей

Дифференциальную диагностику железодефицитной анемии у детей проводят с другими дефицитными анемиями, талассемией и сидеробластными анемиями – свинцовой и пиридоксинзависимой, при которых эритропоэз нарушен в результате нарушения включения железа в гем. Гипохромия эритроцитов в последнем случае сочетается с повышением концентрации сывороточного железа.
Таблица «Лабораторные критерии железодефицитных состояний у детей»:
|
Показатель |
Норма |
Латентный |
Железоде |
|
Гемоглобин, г/л до 6 лет старше 6 лет |
>110 |
>110 |
>110 |
|
Цветовой показатель, % |
0,86-1,05 |
0,86-1,05 |
<0,86 |
|
Железо сыворотки (ЖС), мкмоль/л |
10,6-33,6 |
<14 |
<14 |
|
Среднее содержание гемоглобина в эритроците, пг |
24-33 |
24-33 |
<30 |
|
Средняя концентрация гемоглобина в эритроците, % |
30-38 |
30-38 |
<30 |
|
Общая железосвязывающая способность сыворотки (ОЖСС), мкмоль/л |
40,6-62,5 |
<63 |
>63 |
|
Латентная железосвязывающая способность сыворотки, мкмоль/л |
>47 |
>47 |
>47 |
|
Коэффициент насыщения трансферрина железом (ЖС/ОЖСС), % |
>17 |
>17 |
>17 |
|
Ферритин сыворотки, мкг/л |
>12 |
<12 |
<12 |
|
Десфераловая сидеро- урия*, мг/сут |
0,65 + 0,006 |
<0,4 |
<0,4 |
Фолиеводефицитная анемия у детей

При анемии у детей дефицит фолиевой кислоты и витамина В12 нарушает синтез аминокислот и ДНК, замедляет нормальное созревание всех клеток крови в костном мозге. Дефицит фолиевой кислоты и витамина В12 нарушает не только функцию костного мозга, но и клеточный метаболизм всех растущих и полиферирующих тканей.
Характерны слабость, астенизация, анорексия, у старших детей – парестезии, бледность с лимонно-желтым оттенком, субиктеричность склер, глоссит, стоматит, изменения сердечнососудистой системы, диспепсические расстройства, гепатомегалия. В анализе крови – гипер-или нормохромная макроцитарная гипорегенераторная анемия, мегалобластоз, тельца Жолли и кольца Кебота в эритроцитах.
В постановке диагноза помогают следующий симптомы: бледность с лимонным оттенком в сочетании с глосситом и стоматитом, парестезиями, цветовой показатель 1,0 и выше, значительный анизоцитоз, панцитопения при тяжелой степени анемии, мегалобластическое кроветворение.
Лечебная доза фолиевой кислоты составляет 5–15 мг в сутки. Она оказывается достаточной даже в случае нарушения всасывания фолиевой кислоты. Обычно не приходится прибегать к парентеральному введению фолиевой кислоты. При выявлении дефицита фолиевой кислоты во время беременности или во время кормления следует назначать ту же дозу препаратов, а после нормализации эритропоэза доза может быть уменьшена до 1 мг в сутки на весь период беременности и кормления. Профилактика фолиево-дефицитной анемии должна проводиться у беременных, страдающих наследственной или приобретенной формами гемолитической анемии, талассиями. Доза фолиевой кислоты должна быть не более 5 мг в сутки.
Как восполнить дефицит фолиевой кислоты при анемии у ребенка

Какие пищевые продукты являются источниками фолиевой кислоты для человека? Фолиевая кислота (фолаты) синтезируется высшими растениями и микроорганизмами. Фолаты широко распределены в пищевых продуктах. Особенно высокие концентрации фолата найдены в овощах, покрытых зелеными листьями, в дрожжах, и паренхиматозных органах типа печени и почек. Овощи, плоды, хлебные злаки и молочные продукты – основные источники фолиевой кислоты в обычной взрослой диете. Чай может также содержать существенные количества фолиевой кислоты. Женское или коровье молоко и готовые младенческие смеси – важные источники фолиевой кислоты для младенцев. Козье молоко содержит мало фолатов. Сейчас трудно себе представить, чтобы вскармливание новорожденных осуществлялось козьим молоком. Но некоторое время назад такой вид вскармливания считался одной из причин фолиево-дефицитной анемии у детей первых лет жизни.
Биодоступность фолатов из большинства пищевых продуктов достаточно высокая. Исключение составляют пивные дрожжи, из которых усваивается не более 10 % фолатов.
Фолаты – термолябильны. Термическая обработка пищи, особенно кипение, разрушает фолиевую кислоту от 50 до 95 %. Вот почему важно не просто употреблять фрукты и овощи, богатые фолиевой кислотой, но и использовать их в пищу без предварительной термической обработки.
Симптомы гипопластической (аплатической) анемии у детей

Наследственные панцитопенические анемии часто сопровождаются нестабтльностью и морфологическими изменениями хромосом разных систем. Сходны с дефицитными анемиями по клиническим проявлениям (бледность, головные боли, пятнистая гиперпигментация кожи в подмышечных и паховых областях) и снижением уровня гемоглобина. Проявляются в возрасте 4–10 лет, нередко сопровождаются множественными пороками развития костной системы, почек, сердца, пигментного обмена, ЦНС и органов чувств.
Наследственная парциальная анемия Дайемонда – Блекфена характеризуется избирательным поражением только эритроидного ростка, проявляется на первых месяцах и 1-му году жизни, протекает более доброкачественно, для нее характерны своеобразная внешность ребенка (светлые волосы, широкая переносица, утолщенная верхняя губа), гипогонадизм и пороки развития половых органов.
Приобретенная апластическая анемия Эрлиха у половины детей развивается после вирусных инфекций, контакта с химическими и лекарственными веществами. Отличается бурным развитием, выраженной температурной реакцией и интоксикацией, «алебастровой» бледностью. Также симптомами такой апластической анемии у детей являются геморрагические и некротические проявления.
Диагноз гипопластическая анемия у детей ставится на основании изменений периферической крови – низкий уровень гемоглобина, панцитопения, отсутствие или резкое снижение числа ретикулоцитов. Лечение. При острых формах – немедленная заместительная терапия: трансфузия эритроцитарной массы. Проводится длительное лечение глюкокортикоидами и анаболическими гормонами наряду с применением витаминов С и группы В.
Диагноз гемолитическая анемия у детей раннего возраста
Наследственные гемолитические несфероцитарные анемии обусловлены врожденным снижением активности ферментов эритроцитов, чаще всего глюкозо-6-фосфатдгидерогеназы. Проявление этой анемии у детей характеризуется гемолитическим кризом в любом возрасте. Гемолиз провоцируется стрессовыми ситуациями, интеркуррентными заболеваниями, приемом лекарственных средств и витаминов. Острый гемолиз сопровождается значительной анемией (нормо– и макроцитарной, гиперрегенератоной), появлением в эритроцитах телец Гейнца, анурией, гиповолемическим шоком.
Анемия гемолитическая несфероцитарная наследственная (анемия макроцитарная; врожденная гемолитическая анемия Дайка-Янга).
Этиология. Заболевание семейно-наследственного характера, обусловленное доминантно унаследованной неполноценностью эритроцитов (нарушение различных ферментных систем, утилизации глюкозы), приводящей к ускоренному разрушению последних. Наиболее частой причиной является дефицит глюкозо-6-фосфатдегидрогеназы, пируваткиназы, пониженное содержание восстановленного глютатиона. При дефиците Г-6-ФД гемолитические кризы чаще всего могут быть спровоцированы лекарственными средствами (сульфаниламидные препараты, нитрофурановые производные, препараты изоникотиновой кислоты).
Клиника очень сходна с таковой при врожденном сфероцитозе (анемия, ретикулоцитоз, билирубинемия, желтуха, спленомегалия).
Диагноз ставится на основании клинико-гематологических данных, макро– или нормоцитоза, нормальной осмотической стойкости эритроцитов, отсутствия сфероцитоза, отрицательной пробы Кумбса, выявления дефицита указанных ферментов в эритроцитах.
Лечение симптоматическое. Препараты железа, витамин В неэффективны. При резко выраженной анемии проводятся трансфузии эритроцитной массы, применяются кортикостероиды. Спленэктомия малоэффективна. Прогноз серьезный, особенно при частых гемолитических кризах.
Анемия Минковского-Шоффара и как её лечить у детей

В основе заболевания – дефект мембраны эритроцитов, в результате которого в клетку избыточно проникают ионы натрия, вызывая ненормально повышенный распад эритроцитов.
Примерно у половины детей заболевание проявляется в периоде новорожденности, имитируя гемолитическую болезнь новорожденных. Реже – случайно обнаруживается в старшем возрасте. Чаще всего она впервые диагностируется у детей дошкольного или младшего школьного возраста.
Основными симптомами такой анемии у детей являются:
- желтуха – у детей школьного возраста она нерезко выражена, непостоянная, усиливается во время интеркуррентных заболеваний;
- анемия – обычно она умеренно выражена. В анализах крови – ретикулоцитоз, сфероцитоз, понижена осмотическая стойкость эритроцитов. Если гемолиз компенсирован, то анемий может не быть, но число ретикулоцитов постоянно повышено;
- спленомегалия – имеется всегда, но степень ее выраженности различна. Обычно селезенка плотная, безболезненная, но после гемолитического криза она может стать болезненной при пальпации.
Печень увеличивается меньше, чем селезенка. Лимфатические узлы не увеличены.
Течение заболевания хроническое, волнообразное. Волнообразность течения проявляется в развитии кризов – «гемолитических» и «апластических». При гемолитических кризах резко ухудшается состояние больного. Быстро нарастают анемия и желтуха. Появляются одышка, тошнота, рвота, боли в животе, повышается температура тела, ребенок вялый.
В анализе крови – увеличение анемии, ретикулоцитоза, повышение непрямого билирубина.
При апластических кризах желтуха не нарастает. В анализе крови сфероцитоз более выражен, количество ретикулоцитов снижено или они отсутствуют, часто наблюдаются нейтропения и тромбоцитопения; количество билирубина в крови снижается.
Лечение. Полноценное питание с ежедневным употреблением овощей, фруктов. Рациональный режим, достаточное пребывание на свежем воздухе. Периодическое (1 раз в 3–6 месяцев) назначение курсов витамина Е энтерально в течение 10–14 дней в сочетании с витаминами В1, В5, В12, С, А. Так как при хроническом гемолизе происходит нарушение функции печени, такие больные склонны к развитию желчнокаменной болезни и им необходимо назначать желчегонные средства, курсы эссенциале-форте. Периодически – фолиевую кислоту.
При нетяжелом гемолитическом кризе наряду с лечением интеркуррентного заболевания назначается витамин Е в дозе 10–20 мг/кг внутримышечно, ежедневно; внутривенное вливание глюкозы с кокарбоксилазой, АТФ; применение гипобилирубинемических (фенобарбитала и др.) и желчегонных средств, эссенциале-форте.
При тяжелом гемолитическом кризе с уровнем гемоглобина менее 70 г/л ребенок должен быть госпитализирован.
Спленэктомия – наиболее распространенный метод хирургического лечения анемии Минковского – Шоффара.
Показанием к хирургическому лечению анемии являются гемолитические и апластические кризы; появление желчных камней; выраженная спленомегалия; неэффективность консервативных методов лечения.
Желательно операцию производить у детей после 4–5 лет, так как у младших детей после операции может развиться тенденция к заболеванию тяжелыми инфекциями (пневмонии, менингит и др.).
В период подготовки к спленэктомии ребенку целесообразно сделать прививку от гепатита, внекалендарную прививку от гриппа, прививки от пневмококковой и менингококковой инфекций.
Как проявляются у детей другие виды дефицитных анемий

Характеризуется выраженными дистрофическими изменениями, признаками полигиповитаминоза и нарушениями пигментного обмена. Проявления: блефарит, дисхромия кожи и волос, пастозность тканей, анорексия, рвота, поносы, уплотнение и увеличение печени. В анализе крови – тяжелая норморегенераторная нормохромная анемия с выраженным анизо– и пойкилоцитозом. Снижен уровень белка в сыворотке, диспротеинемия.
Диагноз ставится на основании выраженных трофических и пигментных расстройств, снижении уровня сывороточного белка менее 60 г/л за счет альбумина, диспротеинемие. Лечение – диетотерапия, ферменто– и витаминотерапия.
Анемия инфекционная и постинфекционная. Данное заболевание у детей вызывают различные инфекции: ангина, грипп, пневмония, дифтерия, скарлатина, параличи, брюшной тиф, ревматизм, сепсис, туберкулез; в младшем возрасте – рецидивирующий отит, энтероколит, пиелонефрит. Анемия развивается в результате угнетающего воздействия инфекционно-токсических факторов на процесс кроветворения. Состояние больного осложняется авитаминозами, дефицитом железа в рационе и расстройством его усвоения.
Признаки заболевания. Признаки заболевания зависят от характера инфекционного процесса. Общими симптомами являются температурная реакция, слабость, вялость, бледность кожи и слизистых оболочек, плохой аппетит. Уровень железа в сыворотке крови снижен.
Прогноз в большей степени определяется течением основного заболевания, после устранения инфекционного процесса в основном благоприятный.

Признаки заболевания. Самыми распространенными признаками являются увеличение размеров печени и селезенки, деформация лицевого черепа, серо-желтая окраска кожи, системный остеопороз.
Прогноз определяется возрастом ребенка, силой его иммунитета и формой заболевания.
Анемия мегалобластическая. Данное заболевание крови – симптомокомплекс, в который входит группа заболеваний, характеризующихся образованием в костном мозге специфических клеток – мегалобластов, и анемией. Классическая периацеозная анемия (Аддисона-Бирмера) у детей встречается крайне редко. При данном виде анемии нарушение созревания эритроцитов связано с дефицитом витамина В12 и фолиевой кислоты, который развивается под воздействием ряда различных патогенетических факторов: неполноценного питания, частых инъекций, вскармливания детей младшего возраста козьим молоком, нарушением всасывания из кишечника, болезней печени и желудочно-кишечного тракта в хронической форме, глистных инвазий (широким лентецом и др.).
Признаки заболевания. Наиболее ярко проявляются признаки основного заболевания. Ухудшается аппетит детей, замедляется прибавка в весе. Отмечаются бледность, нездоровый цвет кожи и слизистых оболочек, иногда кровоизлияния на коже. В крови – признаки анемии различной степени. Течение хроническое.
Прогноз определяется основным заболеванием, в ряде случаев благоприятный.
Серповидноклеточная гемолитическая анемия (африканская анемия; дрепаноцитоз). Наследуется по аутосомно-рецессивному типу. В основе лежит нарушение строения белка гемоглобина, при котором он приобретает особое кристаллическое строение – так называемый гемоглобин S, поэтому такие эритроциты под микроскопом имеют характерную форму серпа, обладают пониженной стойкостью и пониженной кислород-транспортирующей способностью, повышено их разрушение в селезенке, срок их жизни укорочен, повышен гемолиз и часто имеются признаки хронической гипоксии (кислородной недостаточности) или хронического «перераздражения» эритроцитарного ростка костного мозга.
Из-за хрупкости красных клеток крови всегда наблюдается анемия, которая может привести к потере сознания, делает больного физически менее выносливым и может вызвать желтуху (связанную с чрезмерным распадом гемоглобина). Кроме этого, периодическая закупорка мелких капилляров в любой части тела может привести к широкому спектру различных симптомов.
Обычно проявления заболевания отсутствуют до 3-х мес. Первыми признаками серповидноклеточной анемии у младенца обычно являются опухание и болезненность кистей рук или стоп, слабость и искривление конечностей, иногда отказ от ходьбы. Ребенок выглядит бледным, слегка желтушным, но в остальных отношениях, как правило, здоров. Единственным серьезным осложнением у ребенка до 5-летнего возраста является инфекция. Проблема детей школьного возраста – эпизодическая закупорка эритроцитами капилляров больших костей, сопровождающаяся слабыми ноющими болями в костях, физическое развитие задерживается на 2–3 года.
Криз проявляется в резком ухудшении самочувствия, при этом больной может жаловаться на острые боли в груди или в животе, головные боли, ригидность мышц затылка или сонливость. Все это нередко сопровождается высокой температурой, потливостью, иногда – отеком рук и ног. При наступлении криза больной нуждается в срочной госпитализации.
В основе диагностики серповидноклеточной анемии лежит анализ физических свойств гемоглобина (исследование «влажного мазка»).
На сегодняшний день серповидноклеточная анемия – неизлечимая болезнь. Правильное ведение больных с хронической серповидноклеточной анемией способствует предотвращению тяжелых обострений (кризов) и продлению жизни.
Далее вы узнаете, что делать при анемии у ребенка.
Лечение симптомов железодефицитной анемии у детей раннего возраста

Режим активный, с достаточным пребыванием на свежем воздухе. Детям раннего возраста назначают массаж и гимнастику, более старшим – умеренные занятия спортом.
Врач оценит состояние ребенка по внешним симптомам, а также на основании данных анализа крови. Лечение назначается индивидуально, с учетом всех факторов. Оно заключается в приеме препаратов железа (гемофер, актиферрин, ферроплекс, хофитол, мальтофер). Помимо этого, назначаются витамины В1, С в виде инъекций с целью усиления желудочной секреции и повышения аппетита. Железо из желудочно-кишечного тракта лучше усваивается в присутствии аскорбиновой кислоты. Также скорейшее наступление терапевтического эффекта от приема железа стимулируется инъекциями витамина В12.
Многие болезни у детей протекают не так, как у взрослых. Для них характерны более разнообразные и выраженные симптомы. Воспалительные заболевания у детей чаще протекают со значительным повышением температуры и более высоким риском осложнений.
Что делать при анемии у ребенка: правильное питание

В рацион включают продукты, богатые железом, марганцем: гречневую крупу, свеклу, редис, зеленый горошек, орехи, черную смородину. Также необходимы продукты, содержащие витамин В12, фолиевую кислоту (творог, яичный желток, дрожжи). Помимо этого, следует увеличить количество белковой пищи.
Диета показана в зависимости от степени тяжести анемии: при легкой и среднетяжелой степенях и удовлетворительном аппетите – разнообразное, соответствующее возрасту ребенка питание с включением в рацион продуктов, богатых железом, белком, витаминами, микроэлементами. В первом полугодии – более раннее введение тертого яблока, овощного пюре, яичного желтка, овсяной и гречневой каш, во втором – мясного пюре и суфле, пюре из печени. Можно использовать гомогенизированные консервированные овощи (пюре) с добавлением мясных продуктов. При тяжелой анемии, сопровождающейся обычно анорексией и дистрофией, вначале выясняют порог толерантности к пище, назначая постепенно возрастающие количества грудного молока или смесей. Недостаточный объем восполняют соками, овощными отварами, у старших детей – минеральной водой. По достижении должного суточного объема пищи постепенно меняют ее качественный состав, обогащая необходимыми для кроветворения веществами. Ограничивают злаковые продукты и коровье молоко, так как при их употреблении образуются нерастворимые фитаты и фосфаты железа.
В рационе питания при анемии у детей должно быть достаточно растительных и животных белков. Умеренно ограничивается жир, так как при анемии часто отмечаются изменения в печени и ожирение костного мозга. По этой же причине желательно включать побольше продуктов, обладающих липотропным действием: нежирное мясо, нежирная рыба, творог, гречневая и овсяная крупы, растительное масло и т. д. Количество углеводов в диете при анемии соответствует физиологической норме. То есть можно употреблять крупы, сахар, мед, овощи, фрукты, ягоды. В растительных продуктах много витаминов, в которых организм очень нуждается.
Чтобы ввести побольше витаминов группы В, в рацион надо включать блюда из пекарских или пивных дрожжей, печени, мяса, рыбы, творога, пшеничных и рисовых отрубей, яичный желток. Очень важен витамин С. Аскорбиновой кислоты много в шиповнике, черной смородине, цитрусовых, Микроэлементы, участвующие в кроветворении, такие как железо, кобальт, марганец, цинк, организм получает с печенью, легкими, мясом, яйцами, икрой, дрожжами, гематогеном, пшеничной мукой, овсяной и гречневой крупами, овощами, фруктами, грибами, с какао.
При анемии аппетит часто бывает ослаблен. Чтобы его улучшить, можно есть мясные, рыбные, грибные и овощные отвары, разнообразить питание различными соусами, солить по вкусу.
Как вылечить анемию у ребенка: эффективные препараты
Наиболее эффективные препараты железа для лечения железодефицитной анемии у детей представлены в таблице:
|
Препарат |
Состав |
Лекарс |
Содержание элементарного железа |
|
Мальтофер |
Железа гидроксид полималь- тозный комплекс |
Капли |
1 мл (20 кап.) — 50 мг |
|
Актифер- |
Железа сульфат, серии |
Капли |
1 мл (18 кап.) — 9,5 мг; 1 капля — 0,54 мг 1 мл — 6,8 мг, 1 чайная ложка — 34 мг |
|
Гемофер |
Железа хлорид |
Капли |
1 мл (20 кап.) — 44 мг; 1 капля — 2,2 мг |
Для лечения анемии у детей раннего возраста используются препараты:
|
Препарат |
Состав |
Лекарс |
Содержание элементарного железа |
|
Мальтофер |
Железа гидроксид полималь- тозный комплекс |
Капли |
1 мл (20 кап.) — 50 мг |
|
Актифер- |
Железа сульфат, серии |
Капли |
1 мл (18 кап.) — 9,5 мг; 1 капля — 0,54 мг 1 мл — 6,8 мг, 1 чайная ложка — 34 мг |
|
Гемофер |
Железа хлорид |
Капли |
1 мл (20 кап.) — 44 мг; 1 капля — 2,2 мг |
Эффективность лечения при симптомах железодефицитной анемии у детей препаратами железа зависит от ряда факторов:
- лучше применять препараты железа до еды или между приемами пищи;
- применять препараты железа вместе с веществами, улучшающими его всасывание (аскорбиновая, лимонная кислоты, медь, сорбит и др.);
- курс лечения препаратами железа должен быть длительным; лечебные дозы применяют до достижения нормального уровня гемоглобина, а затем 2–3 месяца даются профилактические дозы для пополнения запасов железа;
- необходимо учитывать переносимость препарата; при плохой переносимости можно начать с малой дозы, постепенно повышая ее до эффективной, или заменить препарат.
Критериями эффективности лечения являются нарастание уровня гемоглобина на 10 г/л (4–6 Ед) в неделю, появление ретикулярного криза (увеличение ретикулоцитов в 2 раза) на 7–10-й день лечения, повышение содержания сывороточного железа до 1000 мкг/л.
Если спустя три недели от начала лечения содержание гемоглобина не повышается, необходимо выяснить причину неусвоения железа.
Патогенетическую терапию осуществляют лекарственными препаратами железа (ферроцерон, резоферон, конферон, актиферрин, ферроплекс, орферон) и витаминов. Чаще всего терапия железодефицитных состояний проводится препаратами железа для перорального приема. Это объясняется тем, что пероральный прием препаратов железа крайне редко вызывает серьезные побочные эффекты и не приводит к развитию гемосидероза, даже при неправильно установленном диагнозе (при неправильной трактовке анемии как железодефицитной), и при этом повышает уровень гемоглобина только на 2–4 дня позже, чем при парентеральном введении.
Также при симптомах анемии у детей для лечения можно использовать настои некоторых трав:
- Сок из корней красной свеклы, черной редьки и моркови в равной пропорции слить в темную посуду. Влить сок в чугун и поставить в печь на три часа. Принимать по 1 ст. л. 3 раза в день перед едой.
- 10 г цветочных головок клевера лугового (красного) залить 1 стаканом кипятка. Настаивать 45 минут, процедить. Принимать по 2 ст. л. 3 раза в день.
- Смешать 4 ст. л. плодов рябины обыкновенной, 3 ст. л. плодов шиповника, 4 ст. л. плодов черной смородины и 2 ст. л. травы полыни. 20 г этой смеси залить 0,5 л кипятка. Настаивать, процедить. Принимать по 1/4 стакана 3 раза в день в течение 2–3 месяцев.
А в процессе того как лечить анемию у ребенка при малокровии, рекомендуется пить чай из листьев земляники (доза произвольная) и сок черной смородины, красной рябины, земляники в равной пропорции по полстакана 2 раза в день.
Легкие формы анемии лечатся дома. При тяжелых формах показано помещение в стационар, где наряду с назначением препаратов железа проводят переливание крови.
Для профилактики анемии особое внимание следует уделять часто болеющим детям, детям от многоплодной беременности, недоношенным, переношенным. Эти дети подлежат периодическим обследованиям. Важно своевременно вводить в рацион малыша прикорм, соки, чтобы он в достаточном количестве получал необходимые витамины и микроэлементы. Также необходимо физически развивать ребенка, закаливать его.

























 Детские сказки онлайн
Детские сказки онлайн Песни для детей
Песни для детей Познавательное для детей
Познавательное для детей