Острый и хронический аденоидит у детей
Аденоиды у детей (или аденоидные вегетации) – это одно из наиболее распространенных ЛОР-заболеваний, наиболее часто оно встречается в возрасте от 3 до 8 лет, составляя при этом около 50 % всех болезней ЛОР-органов.
Аденоиды – это патологическая гипертрофия глоточной (третьей, или носоглоточной) миндалины. Гипертрофия может быть изолированной или сочетаться с гипертрофией небных миндалин.
Глоточная миндалина ребенка, постоянно увеличиваясь, достигает максимума к возрасту 5–6 лет, после чего начинается период постепенного обратного развития этого лимфоидного скопления, которое к 12 годам обычно заканчивается. Однако такой нормальный цикл развития лимфоидной ткани в носоглотке может быть нарушен, и тогда возникает заболевание, которое принято называть аденоидами, или аденоидными разращениями носоглотки.
О причинах, симптомах и лечении аденоидитов у детей вы узнаете в данном материале.
Степени увеличения миндалин
Прежде чем говорить о том, как вылечить аденоидит у ребенка, важно понять механизмы развития данного заболевания.
Различают три степени увеличения глоточной миндалины:
- Увеличение аденоидов I степени – увеличенная носоглоточная миндалина занимает верхнюю треть носоглотки;
- Увеличение аденоидов II степени – носоглоточная миндалина занимает половину носоглотки;
- Увеличение аденоидов III степени – носоглоточная миндалина занимает всю носоглотку.
Нарушения в состоянии здоровья ребенка, которые связывают с аденоидами, не всегда могут напрямую соответствовать их размерам (в этом случае имеет значение расположение увеличенной даже незначительно носоглоточной миндалины, что может влиять на затруднение носового дыхания).
Наряду с другими миндалинами (небными, трубными и язычной), глоточная миндалина выполняет защитную иммунную функцию, являясь первой линией защиты на пути вдыхаемой или поступающей с пищей в рот инфекции.
У новорожденного глоточная миндалина уже достаточно хорошо выражена (ее размеры составляют до 5–6 мм). К концу года размеры небной миндалины достигают 6—10 мм.
Наибольших размеров небная миндалина достигает в 4—12 лет (размеры ее в этот период 13–20×10—15 мм). В период полового созревания величина глоточной миндалины постепенно уменьшается.
Что же происходит? К моменту рождения ребенка лимфоидная ткань глоточной миндалины является незрелой, и ее дальнейшее развитие происходит под воздействием различных чужеродных факторов, поступающих в организм через верхние дыхательные пути и пищеварительный тракт. Реакция глоточной миндалины на чрезмерное поступление в организм чужеродных веществ может проявляться значительным увеличением (разрастанием) лимфоидной ткани миндалины, т. е. появлением аденоидов.
Причины развития заболевания аденоидит
Причинами аденоидитов могут быть самые разные факторы, а именно:
- Простудные заболевания будущей матери во время беременности, прием беременной женщиной значительного количества лекарственных препаратов;
- Родовая травма;
- Нерациональное питание ребенка, частые нарушения в питании (начиная с первых месяцев жизни);
- Аллергические реакции и заболевания;
- Частые простудные заболевания, особенно с затяжным течением;
- Особенности конституции (так называемый лимфатико-гипопластический диатез), для которого характерно раннее и чрезмерное увеличение всех миндалин (включая и глоточную), вилочковой железы (тимуса), лимфатических узлов и относительное снижение функциональных резервов иммунных органов (но при этом лимфатико-гипопластический диатез – это не иммунодефицитное состояние).
- Также причиной аденоидитов у детей может быть наследственная предрасположенность.
- Неблагоприятная экологическая обстановка.
Аденоиды вызывают изменения в слизистой оболочке носа, вследствие чего развивается отечность слизистой носовых ходов, также приводящая к уменьшению просвета полости носа и, соответственно, к затруднению носового дыхания.
Возможные симптомы аденоидита у ребенка
Затруднение носового дыхания. Дети дышат в основном через рот, особенно в ночное время (наиболее частый и постоянный признак аденоидов у детей). Затруднение носового дыхания у детей объясняется частичным или полным закрытием просвета носовых ходов увеличенной глоточной миндалиной, которая создает препятствие для прохождения воздуха. Такой признак аденоидлита, как выраженность затруднения носового дыхания зависит от величины аденоидов, их расположения в носоглотке, размеров носоглотки. Нарушение носового дыхания у детей с аденоидами чаще имеет постоянный характер, особенно во время сна.
Вследствие затрудненного носового дыхания как во время сна, так и во время бодрствования у детей могут отмечаться постоянная сонливость, повышенная утомляемость, раздражительность, снижение внимания и памяти.
При постоянном дыхании через рот холодный, неувлажненный и недостаточно очищенный воздух поступает в нижние дыхательные пути, что приводит к частым простудным заболеваниям.
Периодические выделения из носа являются обычно проявлением хронических воспалительных процессов слизистой оболочки носа и околоносовых пазух и довольно часто встречаются у детей с аденоидами. Развитию хронических ринитов и синуситов у детей в этом случае способствует длительное нарушение носового дыхания, приводящее к угнетению защитной функции слизистой оболочки носа и ее отеку, размножению бактерий в носоглотке.
Храп и эпизоды кратковременной задержки дыхания во время сна. Аденоиды являются препятствием на пути прохождения воздушной струи, что приводит к продолжительному вынужденному дыханию через рот (вследствие чего происходит снижение тонуса мышц глотки). Все это приводит к вибрации мягкого неба, которая проявляется храпом и даже задержкой дыхания из-за перекрытия воздушных путей.
Кашель или покашливание (особенно по утрам, после сна) при заболевании аденоидит (т. е. при воспалении аденоидов) является следствием раздражения слизистой оболочки глотки стекающей из носоглотки слизью (особенно при перемене положения тела в пространстве или после физической нагрузки).
Изменения тембра голоса (гнусавость) могут отмечаться при продолжительном увеличении небной миндалины, что является препятствием для прохождения резонансной волны голоса и вызывает развитие гнусавости. При этом у детей особенно выражено нарушение произнесения звуков «м» и «н», в связи с чем они звучат как «б» и «д» соответственно.
Нарушение формирования лицевого скелета (сужение и удлинение кпереди верхней челюсти, зубы выдаются вперед и за дугу нижней челюсти, что приводит к нарушению прикуса; нарушение нормального расположения зубов).
Это заболевание чаще всего встречающееся в дошкольном и младшем школьном возрасте. Хронический аденоидит у ребенка, как и хронический тонзиллит, может способствовать возникновению или отягощению течения ряда заболеваний, таких как ревматизм, патология почек, желудочно-кишечного тракта, верхних дыхательных путей и др.
На этих фото показаны симптомы аденоидита у детей:
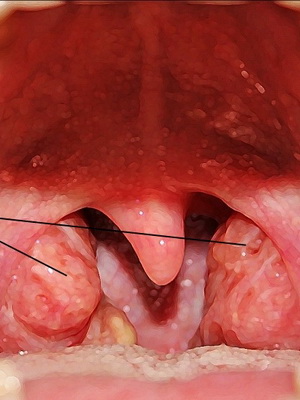
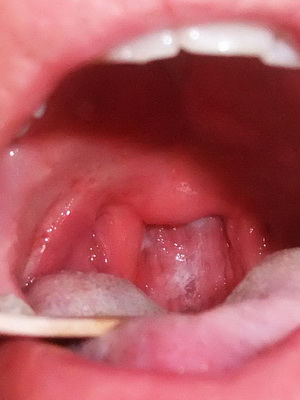
Постановка диагноза «аденоидит» у ребенка

Ведь в том, что ребенок не дышит носом, не всегда виноваты аденоиды. Причиной может быть синусит (как осложнение обычного ОРЗ), аллергический и вазомоторный ринит или риносинусит, искривление носовой перегородки и пр.
Кроме того, при любом простудном заболевании или ОРЗ, сопровождающемся острым ринитом или синуситом, отмечается временное увеличение в размерах и отечность глоточной миндалины (как и других миндалин и лимфатических узлов, обычно подчелюстных, шейных или околоушных) как природная реакция иммунной системы организма на проникновение инфекции и развитие воспалительного процесса в дыхательных путях (индивидуально в каждом отдельном случае). При этом через 2–3 недели после выздоровления, если ребенок не подхватывает новую инфекцию, размеры глоточной миндалины, как правило, приходят в норму.
Поэтому для того, чтобы адекватно оценить состояние глоточной миндалины (как и остальных ЛОР-органов) и определить (или исключить) наличие у ребенка аденоидов (при условии наличия вышеотмеченных возможных признаков аденоидов), а также степени их настоящего увеличения, желательно прийти на консультацию к ЛОР-врачу через 2–3 недели после выздоровления от простудного заболевания.
Диагноз «аденоидид» у ребенка ЛОР-врач может поставить на основании жалоб родителей ребенка, истории развития проблемы, наличия вероятных признаков аденоидов (продолжительное затруднение носового дыхания, периодические выделения из носа, храп во сне, нарушение слуха, кашель или покашливание по утрам, гнусавость голоса, нарушения в формировании лицевого скелета) и данных осмотра ребенка с помощью специальных ЛОР-инструментов (при обычном осмотре горла глоточная миндалина не видна).
В сложных случаях и при наличии определенного диагностического оснащении предпочтительным является использование таких современных методов ЛОР-диагностики, как эндоскопическое исследование (при котором в полость носа вводится специальная трубочка (эндоскоп), соединенная с видеокамерой) и компьютерная томография полости носа. Данные методы безболезненны и позволяют с высокой точностью установить, какого размера аденоиды и нуждаются ли они в хирургическом лечении.
В некоторых случаях для диагностики аденоидов используется рентгенологическое исследование носоглотки (в боковой проекции).
Далее вы узнаете о симптомах и лечении аденоидита у детей в сотрой форме.
Признаки болезни аденоидит у детей в острой форме

Кстати говоря, разные аллергены пищевого и бытового происхождения могут стать причиной перехода заболевания в хроническую форму или вызвать очередное обострение хронической инфекции.
Заболевание протекает остро, все клинические проявления носят выраженный характер, быстро прогрессируют, вызывают существенные изменения в пораженной ткани. Как любой воспалительный процесс, острый аденоидит начинается с повышения температуры тела до значений 38 °С, выражена слабость, интоксикация, ребенок становится вялым. Однако нередко у температурящих детей сохраняется повышенная двигательная активность, и заподозрить повышение температуры можно на основании внешнего покраснения кожи лица и тела.
Характерными симптомами острого аденоидита у детей являются закладывание носа, нарушение нормального свободного носового дыхания из-за разрастания ткани носоглоточной миндалины. Ребенок пытается вдохнуть носом, поэтому непроизвольно открывает рот и начинает дышать через него.
Важными признаками аденоидита являются боль в ушах, приступы ночного удушья и кашля, когда во сне при принятии неудобного положения или на фоне полного благополучия ребенок начинает кашлять, задыхается, его лицо покрывается мелкими каплями пота. Кашель носит непродуктивный, навязчивый, длительный характер, плохо поддается лечению.
Возможно наличие болезненности в области шеи, могут появиться жалобы на боли при поворотах головы в стороны.
Хронический детский аденоидит в носу

Симптомы хронического аденоидита определяются тем, что разросшаяся ткань миндалины полностью препятствует прохождению воздуха через нос, блокирует носовое дыхание, нарушает вентиляцию евстахиевых труб, которые открываются своим просветом в глотке. Нарушается и нормальная функция глотки. Все описанные изменения не самым благоприятным образом сказываются на общем состоянии и развитии ребенка в целом. Возникают застойные явления в носу и придаточных его пазухах, что приводит к набуханию и развитию хронического воспаления слизистой оболочки носовой полости, скоплению в просвете носа вязкой слизи, которая в свою очередь ухудшает общее состояние ребенка.
Образовавшаяся в большом количестве слизь стекает из носа в глотку, приводит к раздражению слизистых оболочек, вызывает сухость слизистых глотки и гортани, что нарушает нормальную функцию этих органов.
Дыхание через рот вызывает упорный рефлекторный кашель по ночам. Дети спят с открытым ртом, нередко храпят и сопят во сне. Пробуждаются дети по утрам тяжело, сон не приносит облегчения, они встают вялыми, апатичными, нередко уже с утра их беспокоят головные боли. С возрастом, в процессе прогрессирования болезни, голос теряет звучность, становится гнусавым, глухим. Разросшаяся миндалина постепенно полностью закрывает отверстия евстахиевых труб, приводя к снижению слуха, тугоухости, вызывая постоянные обострения хронических отитов и синуситов. Все вышеописанные изменения вызывают задержку развития ребенка, делают его невнимательным, рассеянным, плохо успевающим в школе, приводят к задержке формирования нормальной речи.
Длительное течение заболевания в итоге ведет к формированию характерного аденоидного лица. Симптомами хронического аденоидита у детей являются открытый рот, сглаженность кожных складочек в уголках рта, утолщенные крылья носа, характерная клиновидная форма верхней челюсти, безразличное выражение.
Для детей с хроническим аденоидитом в носу очень характерны частые, постоянно обостряющиеся инфекционные процессы дыхательных путей. Это объясняется тем, что носовое дыхание нарушено, воздух постоянно проходит через рот, где не согревается, не очищается от микробов и вирусов.
Что делать при аденоидите: врачебные назначения

Врачебные назначения при подозрении на заболевание начинаются с обследования. Затрудненное дыхание через нос бывает не только при аденоидах, но и при искривлении носовой перегородки, гипертрофическом рините, новообразованиях полости носа. Перед тем как лечить аденоидит у ребенка для постановки диагноза применяют:
- риноскопию;
- эндоскопию носоглотки (фиброскопия);
- ультразвуковое или рентгенологическое исследование носовых пазух и пр.
По величине аденоиды делят на три степени: аденоиды малого, среднего и большого размера. Размеры аденоидов не всегда соответствуют вызванным ими патологическим изменениям в организме. При отсутствии выраженных нарушений дыхания проводится консервативное лечение. При более тяжелых формах заболевания – хирургическое.
Чтобы выбрать метод, как лечить аденоидит, требуется индивидуальный подход, так как даже аденоиды малого размера могут вызывать резкое затруднение дыхания через нос, снижение слуха и пр.
Эффективны меры, направленные на общее оздоровление организма: закаливание, улучшение бытовых условий, санаторно-курортное лечение.
Питание должно быть полноценным, соответствующим принципам здорового питания ребенка с учетом возраста. В период обострения заболевания и у детей, склонных к аллергии, целесообразно ограничить употребление поваренной соли и, соответственно, соленых продуктов, а также увеличить потребление продуктов, богатых кальцием (молочные), в целях некоторого уменьшения воспалительных процессов.
Лечение адноидита у детей лекарственными препаратами

Антибактериальные лекарственные препараты для лечения аденоидита у детей могут быть назначены врачом только в случае развития или высокого риска возникновения бактериальных осложнений простудного заболевания (бактериальная ангина или обострение хронического тонзиллита, воспаление легких, средний гнойный отит, синусит) с учетом общих принципов применения антибиотиков при ОРЗ (например, высокая температура тела больше 3–4 дней).
Ликвидация воспалительного процесса. Аденоиды достаточно часто воспаляются (как правило, вследствие простудных заболеваний или переохлаждения ребенка), а в период обострения аденоидита проводят нехирургическое лечение, целью которого является ликвидация активного воспалительного процесса в глоточной миндалине и вокруг нее. Последнее может достигаться следующим:
- улучшение микроклимата в помещении;
- улучшение носового дыхания;
- ликвидация инфекции в носоглотке;
- ликвидация или уменьшение активности воспалительного процесса вокруг аденоидов.
В результате адекватного применения вышеотмеченных методов лечения можно добиться ликвидации обострения аденоидита, а профилактические мероприятия помогают уменьшить вероятность его повторных обострений, что позволит выиграть время.
Так, в некоторых случаях при аденоидах Ι—ΙΙ степени (при условии отсутствия осложнений, связанных с аденоидами) отсутствие частых обострений аденоидита не приводит к дальнейшему увеличению размеров аденоидов, в дальнейшем по мере роста ребенка и в особенности возрастного роста и развития глоточного пространства вокруг аденоидов возможно «перерасти» проблему (а скажут, что помогли гомеопатические препараты, которые применяли продолжительное время, но эффективность которых не доказана) – просто увеличивается воздухоносное пространство в носоглотке и носовое дыхание улучшается (аденоиды при этом никуда не деваются).
Таким образом, в подобных случаях адекватное применение лекарственных препаратов и физиотерапевтических процедур при лечении обострений аденоидита может быть оправдано и рекомендовано в лечении детей с аденоидами.
Как лечить аденоидит у ребенка: мероприятия по улучшению носового дыхания

Целью лечебных мероприятий, направленных на улучшение носового дыхания, является уменьшение и исчезновение отека слизистой оболочки носовых ходов и околоносовых пазух (синусов). Последнее позволяет восстановить нормальную вентиляцию и очищение от воспалительной слизи (мокроты) носоглотки.
К мероприятиям по улучшению носового дыхания относят следующее.
Регулярное освобождение носовых ходов от воспалительной слизи с помощью правильного сморкания (поочередно из каждой ноздри), а у детей раннего возраста – с помощью аспиратора для носа («соплеотсоса»).
Закапывание сосудосуживающих капель в носовые ходы, если отмечается заложенность носа, но не дольше 4–7 дней (следуя рекомендациям врача и вкладыша-инструкции по применению препарата).
Включение в терапию обострений аденоидита лекарственных препаратов, обладающих противовоспалительным эффектом, позволяет быстрее уменьшить такие проявления воспаления, как отек слизистой оболочки и выделения из носа, уменьшить продолжительность аденоидита.
При необходимости врач может выбрать одно из двух направлений противовоспалительного лечения, а именно: препараты глюкокортикоидных гормонов; антигистаминные, или противоаллергические, препараты.
Противовоспалительное действие препаратов глюкокортикоидных гормонов позволяет быстрее устранить все проявления обострения аденоидита. При этом в первую очередь подавляется развитие отека слизистой оболочки носовых ходов и окологлоточной миндалины, уменьшается выработка воспалительной слизи.
Препараты глюкокортикоидных гормонов у детей при обострении болезни аденоидит назначают в виде аэрозоля, применяемого для орошения слизистой носовых ходов.
Противоаллергические, или антигистаминные, препараты при аденоидах не применяют ввиду отсутствия необходимости, их обычно назначают при осложнениях аденоидита, связанных с аллергическими заболеваниями.
Медикаментозные средства для лечения аденоидита у детей следует применять по назначению врача и под его контролем. Проводят закапывание в нос сосудосуживающих капель, например 1-2%-ного раствора протаргола, пиносола, назонекса, дополнительно применяют антибактериальные препараты (амоксициллин, аугментин, клацид) по назначению врача.
Применяется и физиотерапевтическое лечение: ультрафиолетовое облучение (УФО) – общее до 10 процедур, УФО воротниковой зоны (4–8 процедур с 4 полей, начиная с 0,5–1 биодозы до 2,5–3 биодоз), УФО в носовые ходы (5–8 процедур, не более 1 биодозы), электрофорез также в носовые ходы с 1 %-ным раствором димедрола, 5 %-ным раствором йодида калия, 5 %-ным раствором хлорида кальция (5—10 процедур), токи УВЧ на область носа (5–7 процедур).
Лечение аденоидита у ребенка гомеопатией и народными средствами

Еще одно старинное гомеопатическое средство. При часто повторяющихся простудах с воспалением аденоидов можно использовать для промывания носоглотки раствор, состоящий из теплой кипяченой воды (200 мл), 1/4 ч. л. питьевой соды и 18–20 капель 10 %-ного спиртового раствора прополиса. Промывать нос рекомендуется 3–4 раза в день, в каждый носовой ход нужно вливать по 1/3–1/2 стакана свежеприготовленного раствора.
Промывание можно делать шприцем с надетой на него тонкой пластмассовой трубочкой или с помощью резиновой груши. Раствор надо вводить медленно, голова больного при этом должна быть наклонена вперед, чтобы вводимый раствор самостоятельно выливался. В некоторых случаях можно воспользоваться пипеткой, но объем раствора для промывания должен быть достаточно большим. Поэтому надо вводить в каждый носовой ход по нескольку полных пипеток лечебного раствора, что не совсем удобно. Промывание носа можно чередовать с закапыванием масла туи.
Кора дуба – 10 г, трава зверобоя – 5 г, лист мяты – 5 г. 1 ст. л. сбора залить 200 мл холодной воды, довести до кипения, кипятить 3–5 мин, настоять 1 ч, процедить, использовать для промывания носоглотки 1–2 раза в день.
Эффективно такое народное средство для лечения аденоидита у детей, как вдыхание паров травы будры плющевидной (15 г сухой травы на 200 мл воды) 3–4 раза в сутки.
Трава хвоща полевого – 2 ст. л. залить 200 мл воды, кипятить в течение 7–10 мин, настаивать 2 ч. Рекомендуется для промывания носоглотки при остром аденоидите 1–2 раза в сутки 5–7 дней.
При лечении аденоидов можно добавить противоаллергические сборы, травы, укрепляющие иммунитет (особенно корень солодки), и витаминные сборы.
Эффективность применения средств гомеопатии при аденоидитах не доказана (как и различных общеукрепляющих и иммуностимулирующих лекарственных препаратов). Мнимый положительный результат в виде улучшения носового дыхания у некоторых детей на фоне продолжительного приема гомеопатических препаратов объясняется просто природным увеличением носовой полости вследствие роста ребенка, а не уменьшением аденоидов (аденоиды не уменьшаются). С другой стороны, отсутствие дальнейшего увеличения размеров аденоидов при этом можно также объяснить и тем, что, предлагая своему ребенку гомеопатические препараты длительным курсом (обычно 2–3 месяца), родители после консультации у ЛОР-врача, где им также рассказали о вероятности хирургического лечения аденоидов, стали более внимательно проводить охранительные мероприятия по профилактике простудных заболеваний (ограничение посещений детского сада и публичных мест, улучшение микроклимата в доме, уменьшение потенциальных аллергенов в питании ребенка и пр.).
Необходимо помнить, что у детей, слишком долго применяющих назальные аэрозоли или капли в нос (особенно сосудосуживающие препараты), могут отмечаться проявления заложенности носа.
Лечение аденоидов может быть как консервативным, так и радикальным (оперативное лечение)
На сегодняшний день неплохие результаты консервативного лечения достигнуты при помощи лазеротерапии. Для успешного лечения аденоидов при помощи лазера необходимо строго соблюдать назначения врача. Так, необходимо проводить целую серию курсов лазеролечения. Курс составляет 12–15 процедур с последующим повторением через 15–30 дней, плюс еще 2 курса в течение года. Положительный результат при таком лечении достигается в 75 % случаев. Такие показатели – результат многолетних исследований врачей-отоларингологов и специалистов по лазерной медицине.
Также при небольших размерах аденоидов показано применение раствора колларгола местно.
Далее вы узнаете, как вылечить аденоидит при помощи оперативного вмешательства.
Как вылечить аденоидит с осложнениями у ребенка: операция (с видео)
В случаях же значительного увеличения аденоидов (ΙΙΙ—ΙV степени), а особенно при наличии осложнений, связанных с аденоидами, после применения нехирургических методов лечения в период обострения аденоидита ЛОР-врачи обычно рекомендуют единственный способ избавления от аденоидов – хирургическое лечение («перерасти» проблему не удастся).
Возможные показания к удалению аденоидов:
- продолжительное и стойкое затруднение носового дыхания, приводящее к частым простудным заболеваниям ребенка;
- снижение слуха;
- частые бактериальные осложнения, требующие продолжительного применения антибиотиков (средние гнойные отиты, синуситы, обострения хронического тонзиллита);
- храп и задержка дыхания во время сна.
Вместе с тем существуют и различные противопоказания к хирургическому удалению аденоидов, а именно: аденоиды не привели к развитию каких-либо осложнений; если есть признаки активного воспалительного процесса в организме, и особенно в верхних дыхательных путях (обострение аденоидита, хронического тонзиллита, ОРЗ и др.), операцию по удалению аденоидов (аденотомию) обычно проводят через 2–3 недели после выздоровления от этих заболеваний; оперативное вмешательство не проводят во время эпидемий заразных заболеваний (например, при эпидемии гриппа); туберкулез в активной фазе; угрожаемые или тяжелые состояния при заболеваниях сердца и почек, заболеваниях крови и пр. врожденные дефекты мягкого и твердого неба; оперативное вмешательство не проводят в течение 1 месяца после профилактических прививок.
При хроническом аденоидите у детей лечение необходимо хирургическое, поскольку ткань слишком разрастается, претерпевает неблагоприятные изменения, и медикаментозное лечение становится просто неэффективным. Операция по удалению части железистой ткани проводится в условиях стационара и, как правило, приводит к нормализации функции органов и систем.
Показаниями к опреации при аденоидите (лазеротерапии, аденотомии, аденотонзиллотомии и пр.) служат не столько величина аденоидов, сколько возникшие расстройства в организме. У детей с аллергическим диатезом, склонных к аллергии, аденоиды после хирургического лечения нередко рецидивируют. В таких случаях операцию проводят на фоне противоаллергической терапии.
Аспирационную аденотомию проводят с использованием специального аденотома. Он представляет собой пустую трубку с воронкой на одном конце. К другому концу аденотома присоединен насос.
Удаление аденоидов также проводят и эндоскопическим методом, под контролем эндоскопа. Такая операция проводится под общим наркозом.
Прогноз заболевания зависит от общего состояния здоровья ребенка и эффективности проведенного лечения.
Наряду с относительной кратковременностью операции по удалению миндалин, проводимой под местным обезболиванием (без наркоза), она имеет существенный недостаток – отсутствие визуального контроля во время операции, т. е. проведение операции практически вслепую не дает возможности хирургу достаточно полно убрать аденоидную ткань.
Во время проведения операции по удалению аденоидов под общим наркозом хирург производит полноценный осмотр носоглотки и задних отделов носа, оценивает величину аденоидов, их расположение, выраженность воспалительных изменений, под контролем зрения хирург проводит полное удаление аденоидов.
В подавляющем большинстве случаев удаление аденоидов приводит к ликвидации такого хронического очага инфекции, как аденоидит, и к устранению продолжительных нарушений носового дыхания, что может способствовать ликвидации, например, таких заболеваний, как синусит, и уменьшению частоты и тяжести простудных заболеваний (при условии, если родители ребенка будут придерживаться принципов профилактики ОРЗ). Дальнейшее физическое и интеллектуальное развитие ребенка нормализуется.
Вместе с тем после операции по удалению аденоидов некоторые дети продолжают дышать через рот (вследствие сформировавшейся привычки, хотя препятствия для нормального дыхания устранены). Эти дети нуждаются в назначении специальных дыхательных упражнений, способствующих восстановлению правильного механизма дыхания и устранению привычки дышать через рот.
Как правило, повторное увеличение аденоидов возникает при неполном их удалении и не ранее чем через 3 месяца после проведенной операции, что проявляется постепенным нарастанием затруднения носового дыхания и всех остальных признаков увеличенных аденоидов, которые наблюдались до операции. Проведение аденотомии под контролем зрения под общим наркозом и с помощью современных видеохирургических методов практически исключает повторное увеличение аденоидов у ребенка.
Посмотрите видео «Аденоидит и его лечение», где показана операция по удалению аденоидов:
Профилактика аденоидита
Для профилактики аденоидита необходимо:
- Соблюдение принципов профилактики ОРЗ.
- Своевременное и адекватное лечение простудных заболеваний, протекающих в форме насморка или острого ринита, острого синусита.
- Соблюдение принципов рационального, сбалансированного питания женщины во время беременности и кормления грудью, а также ребенка, начиная с рождения.
Обратите внимание! Не давайте ребенку лекарства, не посоветовавшись с врачом. Не занимайтесь самолечением.


























 Детские сказки онлайн
Детские сказки онлайн Песни для детей
Песни для детей Познавательное для детей
Познавательное для детей