Высокая температура у детей – как её сбить?
В целом синдром гипертермии у детей говорит о том, что иммунная система включилась в активную работу и дает достойный отпор патогенной микрофлоре. Разумеется здесь речь не идет о тех формах патологии, которые связаны с нарушением работы церебральных структур головного мозга. В этом случае первая помощь при высокой температуре у детей оказывается в специализированном неврологическом стационаре с применением фармакологических препаратов.
«Медвежья услуга» родителей ребенку
Наиболее частый симптом любого инфекционного заболевания – повышение температуры тела. А в том, что маленькие дети, в основном, подвержены инфекционным болезням, никого убеждать не приходится. Пальму первенства делят между собой респираторные (ОРВИ) и кишечные инфекции, значительный вклад вносят «детские» инфекционные болезни и заболевания ЛОР-органов (ангины, отиты, синуситы и т. д.). Первое, что делать при высокой температуре у детей, это обеспечивать им достаточное поступление жидкости в организм. А вот что нельзя делать при температуре у детей, так это сбивать её без видимых на то причин.
Повышение температуры тела у больного ребенка до высоких цифр свидетельствует о слаженной работе всех звеньев его иммунной системы, которая активно борется с возбудителем болезни.
Всеми силами «сбивая» температуру, вы оказываете медвежью услугу организму, превращая его из активного участника борьбы в безучастного стороннего наблюдателя. При высокой температуре активно вырабатываются антитела и интерферон – бойцы переднего края, непосредственно вступающие в схватку с инфекционным началом. К тому же губительное воздействие высокой температуры испытывают на себе любые возбудители.
Вспомним, как лечили сифилис в «допенициллиновую» эру. Больному искусственно повышали температуру тела инъекционным введением пирогенных препаратов, и бледные спирохеты гибли в массовом порядке в неподходящем «тропическом климате». С тех пор ничего не изменилось в образе жизни вирусов, бактерий и грибов: они по-прежнему предпочитают жить и размножаться при температуре 36–37°С, а вы своими действиями по снижению температуры предоставляете им для этого комфортные условия.
Большинство детей спокойно переносит повышение температуры, и даже при показаниях термометра выше 39°С их не просто уложить в постель.
Другой ребенок уже при 37,5° «расклеивается» и едва не падает в обморок. Так ведут себя дети с патологией нервной системы (перинатальная энцефалопатия, внутричерепная гипертензия, судорожный синдром, органические поражения ЦНС). Поэтому универсальных советов, диктующих порядок действий при высокой температуре, быть не может. Каждый ребенок индивидуален и требует конкретного подхода. Лечение назначает доктор, а ваша задача – продержаться до его прихода и тщательно выполнять врачебные назначения.
Основные действия при высокой температуре
В организме любого человека постоянно идут два противоположных процесса: теплопродукция и теплоотдача.
В здоровом теле они уравновешивают друг друга и обеспечивают ему постоянную температуру – 36–37°С. При заболевании центр теплопродукции активизируется, и организм вырабатывает тепла больше, чем отдает окружающей среде. Вот вам и причина повышения температуры тела.
Отсюда вытекает необходимость основных действий при оказании первой помощи при температуре у детей с различными заболеваниями.
Постарайтесь, оказывая первую помощь при температуре у детей, увеличить теплоотдачу. Для этого перво-наперво снимите с малыша одноразовые подгузники, которые, закрывая почти третью часть тела, препятствуют теплоотдаче и играют роль согревающего компресса. В этом легко убедиться воочию: кожа под памперсом красная, влажная, с раздражением в паховых и ягодичных складках. Как только сняли одноразовый подгузник и просушили складочки, не поленитесь измерить температуру, и будете приятно удивлены: она снизится не менее чем на 1 градус.
При оказании помощи при высокой температуре у детей не кутайте их, не нагружайте ватными одеялами и пуховыми перинами. Снимите плотные колготки, водолазки и свитера с высокими тугими воротами.
Оботрите влажными салфетками, смоченными 1–2 %-м раствором уксуса или водкой. Наденьте легкую пижамку, ночную рубашку или футболочку с трусиками. Вся одежда должна быть из хлопчатобумажных тканей, способных активно впитывать пот, потому что следующее важное действие – заставить ребенка потеть.
Обильное питье и восполнение солей
Для лечения гипертермии у детей необходимо максимально усилить потоотделение. Оно тесно примыкает к предыдущему, так как испарение пота с поверхности кожи волей-неволей способствует увеличению теплоотдачи.
Чтобы ребенок активно потел, надо обильно поить его. Не забывайте, что пот – это не просто вода, а жидкость, содержащая минеральные соли. То есть, потея, ребенок теряет и жизненно необходимые организму минеральные вещества. Поэтому подумайте при оказании помощи при гипертермии у детей, чем вы станете восполнять дефицит солей. Идеально было бы время от времени давать малышу любой глюкозо-солевой раствор (регидрон, оралит, глюкосолан и т. д.), но не каждый капризуля во время болезни согласится пить невкусную водичку. Поэтому совместите приятное с полезным и приготовьте отвар изюма, кураги, компот из сухофруктов – в этих напитках много калия и фруктозы, добавьте немного соли (натрий и хлор) и чуть-чуть питьевой соды (натрий двууглекислый). Получится вкусный и целебный напиток, пусть малыш пьет с удовольствием. Надоел компот? Пожалуйста, минеральная вода, сок, травяные чаи, отвар шиповника, чай с медом, лимоном, малиной (если нет аллергии на эти продукты).
Если ребенок пьет охотно, не ограничивайте его, «вода дырочку найдет», как говорится в народе. Алгоритм неотложной помощи при гипертермии у детей предписывает увеличить объем потребляемой жидкости до 3-х литров в сутки.
Плохо, когда упрямец отказывается пить при высокой температуре. Недостаток жидкости приводит к сгущению крови, от которого страдают все органы, а в первую очередь мочевыводящая система. Если вы заметили, что температурящий ребенок целый день не мочился или выделил незначительное количество концентрированной, более темной, чем обычно, мочи, значит, почки испытывают настоящую жажду, и их необходимо обеспечить жидкостью. Любыми способами заставьте ребенка пить, учитывая его пожелания в выборе напитков.
Обеспечить частое проветривание комнаты, в которой находится больной ребенок и поддержание в ней прохладной температуры – идеально не выше 18°С. Вдыхание прохладного свежего воздуха тоже обеспечивает снижение температуры, так как организм затрачивает тепло на его согревание. Многие мамы панически боятся открыть форточку или балкон в детской: «Еще больше заболеет». Наденьте на голову шапочку или платок, укройте теплым одеялом и дайте ребенку подышать свежим морозным воздухом. В крайнем случае переведите больного в другую комнату на время проветривания. Уверяю вас, что «заболеть еще больше» от чистого воздуха невозможно, а вот дышать спертым, наполненным патогенными возбудителями воздухом тяжело не только для больного, но и для окружающих домочадцев.
Борьба с высокой температурой
Борьба с высокой температурой оправдывает себя лишь в тех случаях, когда она «зашкаливает» за отметку в 39°, вызывает нарушение состояния и поведения, у ребенка имеется склонность к судорожным припадкам или неврологические заболевания в анамнезе.
Если повышение температуры сопровождается рвотой, не принуждайте ребенка принимать лекарственные препараты через рот – они тут же выйдут обратно. В таких случаях в качестве неотложной помощи при гипертермии у детей применяются свечи, введение лекарства с помощью клизмы, а при неотложных состояниях – инъекции.
Алгоритм помощи при гипертермии у детей с помощью приема жаропонижающих препаратов надо оговорить с врачом и не допускать самодеятельности.
Бесконтрольное применение и систематическое превышение дозы даже самого «безобидного» препарата может вызвать токсический или аллергический эффект.
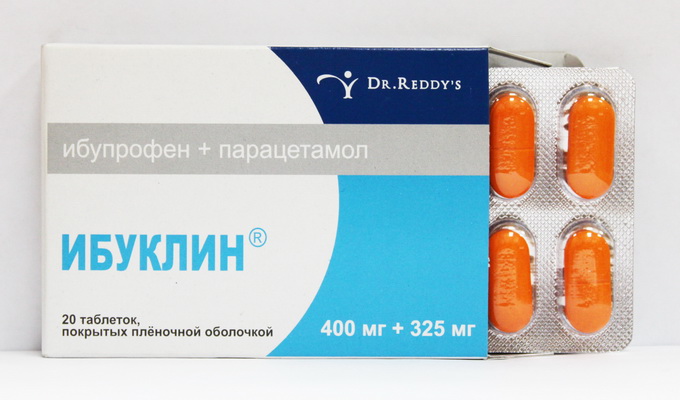
Калпол, тайленол, панадол, эффералган, цефекон – все эти лекарственные препараты приготовлены на основе парацетамола, фактически это одно и то же лекарство. Это надо знать, чтобы не допустить передозировки. Превышение дозы оказывает токсическое влияние на печень и почки. Детям с заболеваниями этих органов парацетамол противопоказан.
На втором месте по частоте применения стоит нурофен детский, выпускаемый в виде суспензии и свечей. Препарат приготовлен на основе ибупрофена, который является представителем группы нестероидных противовоспалительных препаратов, и оказывает не только жаропонижающее, но и противовоспалительное и болеутоляющее действие. По сравнению с парацетамолом нурофен более эффективен, но, к сожалению, дает больше осложнений. Разрешен к применению только у детей старше 6 месяцев. Действие нурофена начинается через 30 минут, продолжается в течение 6–8 часов.
Очень эффективный препарат – ибуклин, состоящий из ибупрофена и парацетамола. В детской практике используются диспергируемые (растворяемые в воде) таблетки. Одна таблетка детского ибуклина содержит 100 мг ибупрофена и 125 мг парацетамола. Перед употреблением 1 таблетку развести в 5 мл охлажденной кипяченой воды. Дозировка ибуклина зависит от возраста и массы тела ребенка.
|
Возраст в годах |
Масса тела в кг |
Суточная доза |
|
2-3 |
11-15 |
3 таблетки |
|
4-5 |
16-21 |
4 таблетки |
|
6-8 |
22-26 |
6 таблеток |
Анальгин обладает весьма выраженным обезболивающим и жаропонижающим действием. Он хорошо всасывается из желудочно-кишечного тракта и оказывает быстрый эффект. В сочетании с антигистаминными препаратами его эффективность возрастает, но его применение у детей ограничивается из-за возможного негативного влияния на костный мозг и развития аллергических реакций. Категорически запрещен прием анальгина в любом виде детям первых 3 месяцев жизни. Малышам предпочтительны свечи с анальгином.
Любимый многими поколениями аспирин (ацетилсалициловая кислота) применяется только у детей старше 12 лет из-за возможного развития тяжелых осложнений.
Дозы наиболее широко применяемых жаропонижающих и антигистаминных препаратов представлены в таблице ниже.
|
Название |
Возраст |
||||||||
|
1-3 |
3-6 |
6-12 |
1-2 |
2-4 |
4-6 |
7-9 |
10-12 |
После 12 лет |
|
|
Нурофен |
|
|
2,5 мл 3-4 раза в сутки |
5 мл 3-4 раза в сутки |
5 мл 3-4 раза в сутки |
7,5 мл 3-4 раза в сутки |
10 мл 3-4 раза в сутки |
15 мл 3-4 раза в сутки |
20 мл 3-4 раза в сутки |
|
Панадол |
|
|
5 мл 3-4 раза в сутки |
7,5 мл 3-4 раза в сутки |
10 мл 3-4 раза в сутки |
ID- 12 мл 3-4 раза в сутки |
15 мл 3-4 раза в сутки |
20 мл 3-4 раза в сутки |
20 мл 3^1 раза в сутки |
|
Цефекон |
30 мг 2 раза в сутки |
100 мг 2 раза в сутки |
100 мг 2-3 раза в сутки |
100- 150 мг 2-3 раза в сутки |
150- 200 мг 2-3 раза в сутки |
250 мг 2-3 раза в сутки |
250 мг 3-4 раза в сутки |
|
|
|
Зффералган |
|
80 мг 2 раза в сутки |
80 мг 2-3 раза в сутки |
80 мг 3-4 раза в сутки |
150 мг 2-3 раза в сутки |
150 мг 3-4 раза в сутки |
150 мг 3-4 раза в сутки |
|
|
|
Парацетамол таблетки 0,5г |
|
|
|
|
|
|
1/2 таб. 3-4 раза в сутки |
1 таб. 3-4 раза в сутки |
1 таб. 3-4 раза в сутки |
|
Название |
Возраст |
||||||||
|
1-3 |
3-6 |
6-12 |
1-2 |
2-4 |
4-6 |
7-9 |
10-12 |
После 12 лет |
|
|
Анальгин таблетки 0,5 г |
|
|
|
10 мг/ кг |
10 мг/ кг |
10 мг/ кг |
10 мг/кг 3-4 раза в сутки |
1 таб. 1-2 раза в сутки |
1 таб. 1-2 раза в сутки |
|
Ибукпин таблетки (ибупрофен 100 мг + парацетамол 125 мг) |
|
|
|
|
После 3 лет 2-3 таблетки в сутки |
3 таблетки в сутки |
4-5 паблеток в сутки |
До В таблеток в сутки |
|
|
Фенистил |
3-4 кап. 2-3 раза в сутки |
5-6 кап. 2-3 раза в сутки |
8-10 кап. 2-3 раза в сутки |
10-15 капель 2-3 раза в сутки |
15-20 капель 2-3 раза в сутки |
||||
|
Супрастин |
10-15 мг/кг (разовая доза) 2-3 раза в сутки |
||||||||
|
Тавегил |
0,3-0,5 мг, 1/2-1/3 таб. (разовая доза) 2-3 раза в сутки |
||||||||
|
Задитен |
0,025 мг/кг 2-3 раза в сутки |
||||||||
Для расширения периферических сосудов с целью увеличения теплоотдачи можно принять сосудорасширяющие препараты – но-шпу, папаверин в разовой дозе 1,5 мг/кг или дибазол в разовой дозе 0,1 мг/кг. За сутки можно принять 3 раза.
Такой же эффект оказывает никотиновая кислота в разовой дозе 1 мг/кг. Через несколько минут после приема никотиновой кислоты возникает расширение периферических сосудов, что сопровождается покраснением всей кожи ребенка. Это воспринимается большинством матерей как проявление аллергической реакции и сопровождается отказом от дальнейшего приема лекарства. Следует повторить, что это не аллергия, а проявление основного сосудорасширяющего действия препарата, и пугаться его не стоит. Тем более что эта реакция кратковременная и проходит без последствий.
Еще раз следует подчеркнуть необходимость обильно поить лихорадящего больного, так как в этот период увеличиваются потери воды с потом, учащенным дыханием. В результате снижается выведение жидкости через почки, моча становится концентрированной, и почечные канальцы могут забиваться солями, белком, цилиндрами, что нарушает функцию почек и может привести к осложнениям. Цилиндры в моче – это слепки, повторяющие форму почечных канальцев, состоящие из белка, частичек жира, эпителиальных клеток, лейкоцитов и эритроцитов. Они возникают при различных патологических состояниях, в том числе при обезвоживании.
Не забывайте про «вездесущий и всемогущий» витамин С.
Ему принадлежит важная роль в повышении защитных сил организма. Во время болезни его доза должна превышать профилактическую в несколько раз и составлять не менее 300 мг в сутки. Добавляйте аскорбиновую кислоту в морс, компот, сок, чай, кисель. Она улучшает вкус напитка и помогает организму победить противника.
Для лечения вирусных инфекций антибиотики и сульфаниламидные препараты не применяются, так как вирус их не боится. Поэтому не спешите с первого дня пичкать больного ампициллином, эритромицином, любимым многими поколениями левомицетином и другими антибиотиками.
Чем измерять температуру ребенку
Никогда еще ответ на вопрос о том, чем измерять температуру ребенку, не был таким сложным из-за обилия предложенных для этой цели приборов – градусников, или термометров. По методу действия градусники делятся на три основные группы: ртутные, электронные и инфракрасные. В нашей стране используются преимущественно ртутные градусники, как наиболее точные и привычные. Не отказывайтесь от этих приборов только потому, что «стеклянные градусники хрупкие и часто бьются». Слухи о токсичности ртути, проглоченной ребенком из разбившегося градусника, сильно преувеличены. Попавшая в желудок капелька ртути покинет организм через 2–3 дня с каловыми массами, не оказав ни малейшего отравляющего действия. Опасны для здоровья пары ртути, которыми на протяжении длительного времени дышит человек, не подозревая о близком соседстве с источником вредного воздействия.
Ртутный градусник можно вводить в прямую кишку, в ротовую полость, в подмышечную впадину и в паховую складку. При этом надо помнить, что самые точные показания даст «подмышечное» измерение. Температура, измеренная во рту, будет на полградуса, а измеренная в прямой кишке почти на целый градус выше, чем в подмышечной впадине. При измерении температуры в ротовой полости рот должен быть плотно сомкнут, а это под силу только старшим детям.
После определения температуры ртутный столбик остается в верхней точке и не опускается самостоятельно, поэтому его еще называют «максимальный». Чтобы вернуть ртуть в начальное положение, градусник надо встряхнуть.
Электронный термометр имеет специально встроенный чувствительный датчик, который реагирует на температуру тела, а результат измерений отображается в цифровом виде на дисплее. Об окончании и результате измерения оповещает звуковой сигнал, который дети встречают с радостью как сигнал об освобождении от крепких маминых объятий. Этот прибор пригоден также для использования подмышкой, во рту и в прямой кишке. На практике эти термометры имеют много нареканий из-за неточных показаний. Зато к преимуществам относится абсолютная безвредность, короткое время процедуры, легкое чтение результатов на дисплее.
Принцип действия инфракрасного термометра заключается в следующем: чувствительный элемент прибора улавливает инфракрасное излучение от тела человека и отображает данные на экране. Несомненным преимуществом данных приборов является быстрое, почти мгновенное измерение температуры, а также возможность бесконтактного использования градусника, что очень важно при негативном отношении больного ребенка к этой процедуре. Для малышей первого года жизни существуют модели инфракрасных термометров в виде соски. Более старшим детям можно измерить температуру ушным инфракрасным термометром.
В последнее время для измерения температуры появились термополоски, содержащие в своем составе кристаллы, которые реагируют на повышение температуры тела изменением окрашивания. Данные, полученные с помощью термополоски, далеки от точных показаний. Термополоска может определить, что температура повышена, а для точного измерения этого показателя требуется более точный прибор.
Любой из перечисленных видов термометр имеет право на существование, и вы можете выбрать для использования тот, который вам нравится. Главное, покупать его в аптеке или в специализированном магазине медицинской техники (это особенно касается электронных приборов), а также пользоваться им согласно инструкции.



























 Детские сказки онлайн
Детские сказки онлайн Песни для детей
Песни для детей Познавательное для детей
Познавательное для детей