Основные проблемы детей в период новорожденности

Сразу после рождения у ребенка возникают особые реакции, отражающие процесс приспособления к новым условиям жизни. Эти реакции называют переходными состояниями новорожденных, часть из них не вызывает опасений, а иногда требуется незамедлительная помощь специалиста.
Физиологическая диспепсия и родовая опухоль у новорожденных
Развитие физиологической диспепсии, часто сопровождающейся рвотой, связывают с интенсивным заселением кишечника новорожденного отдельными микроорганизмами.
Такое переходное состояние новорожденных, как физиологическая рвота характерно для многих младенцев в течение первых суток жизни. При рвоте из желудка новорожденного удаляются так называемая родовая жидкость, слизь и кровь, которые ребенок проглотил во время родового акта. Физиологическая рвота стихает после опорожнения желудка и больше не возобновляется. На общее состояние новорожденного неблагоприятного влияния не оказывает.
Родовая опухоль появляется в связи с сильным сдавлением во время родов тканей предлежащей части плода. Отек этой части головы обусловлен венозным и лимфатическим застоем, мелкоточечными кровоизлияниями. Поскольку в большинстве случаев ребенок рождается головой вперед и предлежащей частью являются теменная область и затылок, то в области теменных и затылочного бугров чаще всего и появляется родовая опухоль. Это переходное состояние периода новорожденности держится недолго, отечность спадает уже к концу вторых суток, а следы кровоизлияния рассасываются к 5-6 суткам жизни ребенка. На общее состояние малыша родовая опухоль влияния не оказывает, исчезает самостоятельно.
Переходные физиологические состояния новорожденных: проблемы кожи
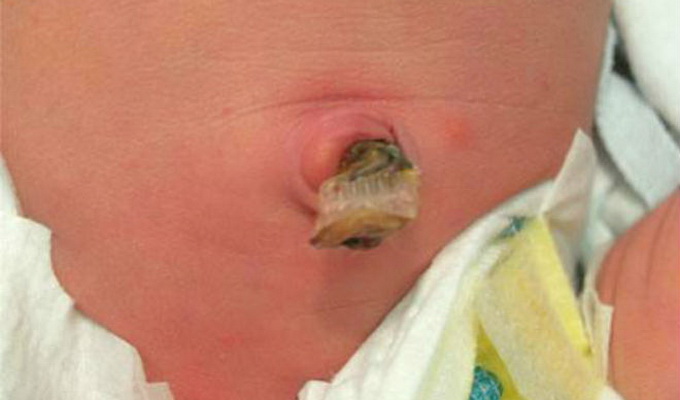
Заболевания пупочной ранки.
Инфекционные заболевания пупочной ранки, пуповинного остатка и пупочных сосудов — это воспалительные проблемы кожи новорожденных и подкожной клетчатки в области пупка. Проведенные бактериологические исследования выявляют значительный спектр бактерий, вызывающих омфалиты. Эту проблему новорожденных детей провоцируют стафилококки, стрептококки, кишечная палочка, протей, синегнойная палочка и др.
Клиническая картина: наиболее частая прогностически благоприятная форма заболевания — катаральный омфалит (мокнущий пупок). Через несколько дней на фоне мокнущего пупка возникает гнойное отделяемое из пупочной ранки, отек и гиперемия пупочного кольца (гнойный омфалит). Флегмонозный омфалит возникает в результате распространения воспалительного процесса на околопупочную область.
Если вы заметили отечность кожи вокруг пупка или напряженную отечную кожу передней брюшной стенки ниже пупка, нужно срочно вызвать педиатра, который назначит необходимое лечение или предложит госпитализацию ребенка, поскольку такие изменения могут привести к тяжелому заболеванию.
Профилактика: Санация кожи. Обработка пупочной ранки 3% раствором перекиси водорода, 3% раствором борного спирта, 1 % раствором бриллиантового зеленого.
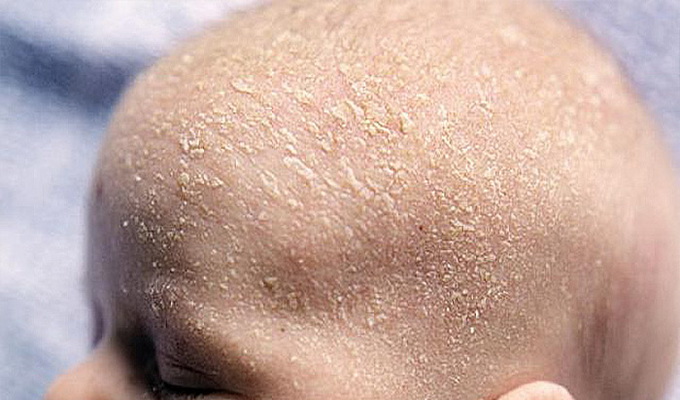
Себорейный дерматит.
Себорейный дерматит представляет собой поражение кожи в виде гиперемии и отрубевидного шелушения, более в естественных складках кожи. Причиной это проблемы новорожденных могут быть дефекты питания матери — дефицит витаминов, полиненасыщенных жирных кислот; также возможна тяжелая нефропатия и хронические заболевания матери ЖКТ в анамнезе.
Клиника: Себорейный дерматит развивается на 1-2 неделе жизни ребенка. При легком течении возникает гиперемия в естественных складках кожи, на фоне которой видны пятнисто-папулезные элементы с отрубевидным шелушением. Общее состояние не нарушено. При ухудшении состояния помимо гиперемии и чешуек возможна мацерация, мокнутие, трещины. Ребенок беспокоен и вял. Прибавка массы тела недостаточная или совсем отсутствует, аппетит снижен, стул диспепсичный.
Лечение у педиатра, консультация дерматолога в тяжелых случаях. Госпитализация в тяжелых случаях.
Лечение немедикаментозное — детям, находящимся на грудном вскармливании, диета матери с исключением аллергенов. Медикаментозное лечение: местная терапия, в основном используют кератопластические и дезинфицирующие средства, такие как 2% ихтиоловая, 3% нафталановая мази, крем окиси цинка. Участки мокнутия смазывают 1% бриллиантового зеленого или метиленевого синего. Витамин В6.
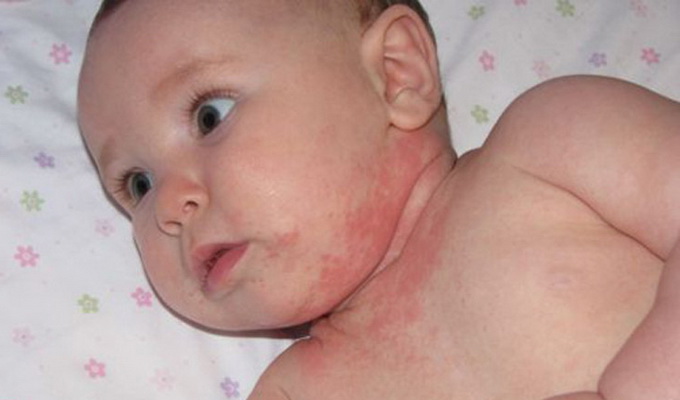
Опрелости.
Опрелость — воспаление кожи в местах, где она подвергается раздражению мочой, калом или трением пеленки. Появление этой проблемы периода новорожденности обусловлено перегреванием и неправильным уходом за кожей ребенка.
Клиника: опрелости чаще возникают в подмышечных впадинах, на ягодицах, нижней половине живота, за ушами, в шейных складках кожи, в паховой области. Начало опрелости — покраснение кожи, затем краснота становится яркой, появляются отдельные эрозии, мокнущие поверхности, возможно образование язвочек.
Лечение немедикаментозное и медикаментозное (ванночки с раствором танина 1 %, калия перманганата, отвар ромашки, коры дуба).
Можно использовать открытое пеленание. ФТК — ультрафиолетовое облучение. После ванны кожу осторожно промачивают досуха и места опрелостей смазывают оливковым или подсолнечным маслом, детским кремом, кремом оксида цинка.
Профилактика: правильный уход за новорожденным, ежедневное купание. Содержание в чистоте. Без использования подкладных клеенок и пластиковых пеленок.
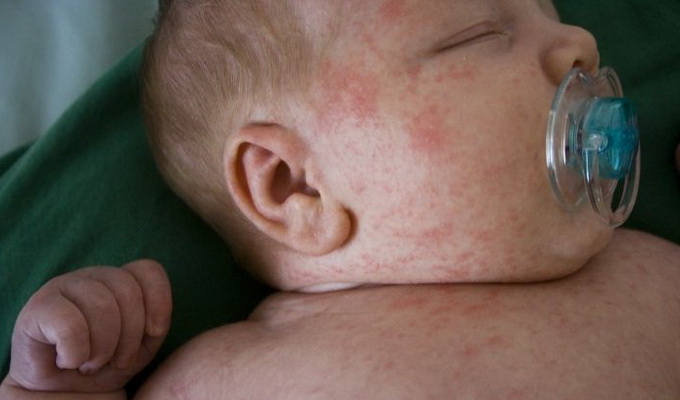
Потница.
Потница представляет собой гиперфункцию потовых желез с расширением их устья, частое заболевание, не нарушающее общего состояния ребенка. Появление потницы обусловлено перегреванием ребенка и неправильным уходом за кожей.
Симптомом этой проблемы у новорожденных является возникновение обильных мелких красных узелков, расположенных на лице, шее, коже живота, верхней части грудной клетки. Общее состояние ребенка, сон, аппетит не нарушены.
Лечение немедикаментозное: устранение дефектов ухода и ежедневные гигиенические ванны, ванны с раствором калия перманганата (1:10000).
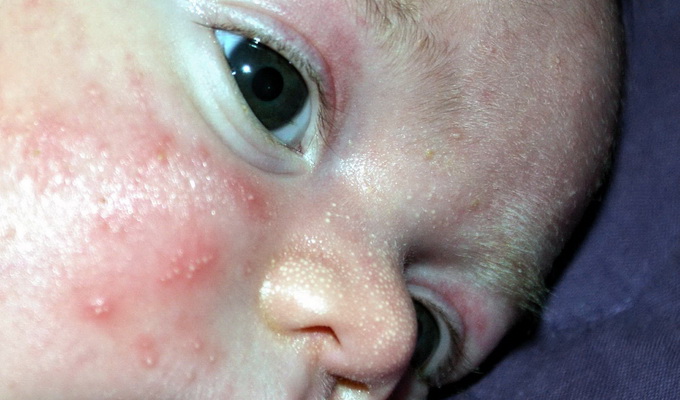
Везикулопустулез.
Везикулопустулез — часто встречающееся заболевание новорожденных, характеризующееся воспалительными изменениями в области устьев эккринных потовых желез, что во многом связано с нарушением санитарно-эпидемического режима в родильных домах и неонатальных отделениях, а также с дефектами ухода. Определенную роль в развитии везикулопустулеза в первые дни жизни играет внутриутробное инфицирование плода при наличии инфекционных заболеваний у матери. Заболевание связывают также с контаминацией ребенка стафилококками.
Клиника: при антенатальном инфицировании клинические признаки могут регистрироваться при рождении или в течение 1-2 дней после рождения, при интранатальном — на 3-5 день жизни, при постнатальном — на пятый день. Характерно появление пузырьков, наполненных прозрачным, а затем мутным содержимым, величиной от булавочной головки до горошины с нерезко выраженным воспалительным венчиком. Наиболее типичной локализацией является волосистая часть головы, складки туловища и конечностей.
Лечение: санация кожи. При развитии инфекционного токсикоза — дезинтоксикация. Госпитализация показана при распространении элементов, температурной реакции, симптомов интоксикации, воспалительных изменений в периферической крови.
Профилактика: выявление беременных с инфекционной патологией и их лечение, соблюдение санитарно-эпидемиологического режима лечебных учреждений и правил ухода за новорожденными.
Непроходимость слезного канальца у новорожденных
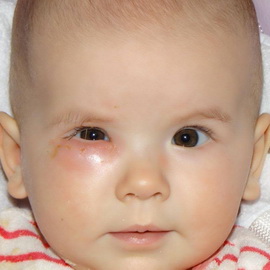
Необходим массаж слезного канальца. Для этого проводят пальцем от края носа к внешнему углу глаза.
Переходные состояния периода новорожденности: половой криз и желтуха
Половой криз.
Если ребенок здоров, а в крови его мамы еще до его рождения было достаточное количество половых гормонов, то вы с удивлением заметите, что у младенцев увеличились и стали плотными грудные железки, а иногда из них выделяются капельки секрета. Не волнуйтесь, это говорит о том, что ваш ребенок родился здоровым. У девочек под влиянием материнских гормонов иногда появляются слизистые выделения из половых органов, порой с небольшой примесью крови. Половые губы при этом могут отекать. Это нормальная реакция зрелой новорожденной девочки. Все подобные явления .быстро проходят. У мальчиков после рождения иногда случаются отек мошонки и увеличение одного или обоих яичек за счет водянки. Такая водянка чаще всего проходит самостоятельно.
Неонатальные желтухи.
Желтуха (гипербилирубинемия) является наиболее часто встречающимся состоянием в период новорожденности. В большинстве случаев желтуха носит физиологический характер, является «пограничным состоянием» и не требует лечения.
При физиологической желтухе на 2-3 день после рождения кожа у многих детей желтеет. Какова причина этого явления? Дело в том, что ребенок рождается с очень большим количеством красных кровяных клеток — эритроцитов. После рождения происходит массовая гибель «лишних» эритроцитов — гемолиз, в результате образуется много желтого красящего вещества — билирубина, который хорошо растворяется в подкожном жире и окрашивает кожу в желтый цвет. Такое состояние называется физиологической желтухой новорожденного и проходит на первой неделе жизни. Если желтуха сохраняется более 14 дней, требуется специальный, дополнительный контроль со стороны педиатра. При высоком уровне свободного (неконъюгированного, непрямого) билирубина в сыворотке крови возникает угроза развития билирубиновой энцефалопатии (ядерной желтухи), которая встречается исключительно в период новорожденности.
Перинатальные поражения нервной системы
Перинатальное поражение центральной нервной системы — собирательное понятие, подразумевающее нарушение функций головного мозга различного происхождения, возникающее в течение беременности или сразу после родов. Если имеется поражение спинного мозга, то налицо миелопатия. Сочетание того и другого—энцефаломиелопатия. Чаще всего встречается энцефалопатия — повреждение головного мозга, обусловленное недостатком кислорода из-за проблем во время беременности, а именно: длительных токсикозов, угроз прерывания беременности, курения беременной, стремительных родов, расстройств плацентарно-плодного кровообращения при тугом обвитии пуповины.
Таким детям делают УЗИ головного мозга (нейросонографию). Это исследование необходимо и при травмах головы. Какая бы патология ни обнаружилась у ребенка, родителям нужно понимать, что детский организм в целом и его мозг в частности очень пластичны, поэтому при своевременно начатом лечении можно добиться просто поразительных успехов. Главное — не пропустить время, проявить настойчивость и терпение.
Реабилитационное лечение проводится в условиях детской поликлиники или в специализированных центрах под наблюдением невролога совместно с ортопедом, окулистом. Особое внимание уделяется условиям ухода, массажу, лечебной физкультуре, физиотерапевтическим процедурам, лекарственной терапии. Существуют центры реабилитации детей раннего возраста, где кроме педиатра и невропатолога с семьей работают психолог, логопед, реабилитолог.
При более выраженной патологии можно обращаться в специализированные реабилитационные центры.
Внутриутробные инфекции новорожденных
задержка внутриутробного развития, малый вес плода, вялость, сонливость или повышенная возбудимость, ослабленные физиологические рефлексы, снижен мышечный тонус, бледность кожи (иногда с сероватым оттенком), затяжная желтуха, точечные или обширные кровоизлияния, нарушение работы желудочно-кишечного тракта (вздутие живота, срыгивания, рвота), увеличение печени, селезенки, легких, изменение со стороны сердечно-сосудистой и нервной систем. Но даже если инфицирование произошло, мать, кормящая ребенка грудью, вместе с грудным молоком дает ему мощнейший инструмент защиты — свои антитела. Оптимизм, грудное вскармливание и внимательный, вдумчивый доктор рядом позволят вам решить эту проблему.
Шесть грозных симптомов у грудных детей

Даже небольшой кашель или сыпь могут стать поводом 1 для волнения. Как понять, в каких случаях необходимо обратиться к врачу немедленно, в каких случаях можно дождаться планового осмотра педиатра, а в каких случаях поводов для тревоги нет?
Ниже представлены шесть грозных симптомов у грудных детей, при появлении которых родители ребенка должны немедленно обратиться к врачу.
1. Синюшная окраска губ (цианоз). Если у ребенка посинели губы, слизистая оболочка рта или язык — значит, организм ребенка испытывает недостаток кислорода. Такое состояние носит название цианоз.
Что делать? Если ребенок посинел, необходимо вызвать скорую помощь.
2. Затрудненное дыхание. Все дети время от времени издают хрипящие и стонущие звуки. Однако если у ребенка учащенное дыхание или ему тяжело дышать (при этом он активно использует дыхательную мускулатуру и раздувает ноздри) — значит, у него дыхательная недостаточность.
Что делать? Немедленно вызвать участкового педиатра или скорую помощь.
3. Температура выше 38 °С у новорожденных. Если ректальная температура у ребенка в возрасте до двух месяцев выше 38 °С, необходимо вызывать участкового педиатра. Такое состояние может быть признаком любого заболевания, от простуды до менингита, поэтому врачи очень серьезно к этому относятся.
Что делать? У новорожденных температуру следует измерять только ректально, поскольку другие способы являются менее точными.
При повышении температуры у новорожденного следует вызвать участкового педиатра.
Чтобы установить причину повышения температуры, новорожденному может потребоваться госпитализация. В больнице ребенку проведут ряд исследований и назначат лечение.
У детей старше двух месяцев, имеющих более зрелую иммунную систему, повышение температуры не так опасно, как у новорожденных.

Развитие желтухи связано с накоплением билирубина, который образуется в результате распада эритроцитов. Билирубин выводится из организма ребенка только после превращения в печени. Печень ребенка можно сравнить с печкой, которая медленно нагревается, но потом хорошо согревает.
После рождения печень ребенка работает достаточно медленно, поэтому в организме новорожденного накапливается билирубин и кожа приобретает желтушный оттенок.
Резкое повышение уровня билирубина приводит к повреждению головного мозга, что сопровождается судорогами и необратимыми изменениями.
Что делать? Для того чтобы билирубин выводился со стулом, многие врачи рекомендуют кормить новорожденного чаще.
Чтобы ускорить разрушение билирубина, используется фототерапия (облучение ультрафиолетом). Если же это не помогает и уровень билирубина продолжает повышаться, новорожденному показано переливание крови.
5. Обезвоживание. Если у ребенка сухой подгузник, не исключено, что у него обезвоживание. Педиатры считают, что в первый день жизни ребенку нужен один подгузник, во второй — два и так далее до шестого дня, а затем по шесть подгузников в день.
К другим симптомам тяжелого обезвоживания относятся сухость во рту, запавшие глаза и вялость.
Что делать? При признаках обезвоживания следует сразу же вызвать участкового педиатра. Для восстановления водно-электролитного баланса рекомендуется использовать раствор электролитов, а не воду. Поступление воды в организм может привести к падению уровня содержания натрия и, соответственно, появлению судорог.
6. Рвота желчью. Рвота у детей встречается достаточно часто. Она возникает при сильном кашле, плаче, переедании и остром расстройстве пищеварения.
Рвотные массы зеленоватого цвета или цвета кофейной гущи являются грозными симптомами.
Рвота желчью может быть признаком непроходимости кишечника, а рвотные массы цвета кофейной гущи — признак внутреннего кровотечения. В обоих случаях ребенку необходима срочная медицинская помощь.
Что делать? Немедленно вызвать участкового педиатра. В любом случае родителям стоит доверять своей интуиции и при необходимости обращаться за медицинской помощью.
























 Детские сказки онлайн
Детские сказки онлайн Песни для детей
Песни для детей Познавательное для детей
Познавательное для детей

