Гастродуоденит у детей – это форма гастрита
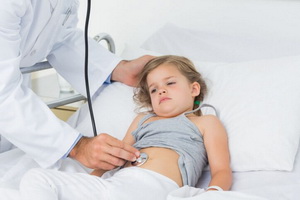
Поставить диагноз острого гастродуоденита у детей очень сложно, поэтому начально врач ставит диагноз гастрит и уточняет его только после проведения лабораторной диагностики.
В этой статье описаны характерные симптомы гастродуоденита и лечение этой болезни у детей с помощью простых и доступных способов, таких как специальная диетотерапия, воздействие на психологическое состояние и т.д.
Предпосылки к развитию заболевания
Гастродуоденит — это воспаление слизистой оболочки желудка и двенадцатиперстной кишки. Он является формой хронического гастрита, при которой воспаление переходит на двенадцатиперстную кишку.
У детей, в отличие от взрослых, отдельное поражение желудка или двенадцатиперстной кишки наблюдают сравнительно редко, в 10-15% случаев. Значительно чаще наблюдают сочетанное поражение этих отделов. Причины гастродуоденита у детей разнообразны, как и при гастрите, при данном заболевании существует наследственная предрасположенность.
Следующим фактором является неправильное питание (употребление острой, горячей и грубой пищи, еда всухомятку). Также длительный прием некоторых лекарственных препаратов может привести к гастродуодениту. Также предпосылкой к развитию заболевания могут быть кишечные инфекции, хронические инфекции ротоглотки, заболевания желчного пузыря, поджелудочной железы и печени. Основным возбудителем при гастродуодените является хеликобактер пилори.
Как распознать гастродуоденит у детей
Симптомы при гастродуодените у детей похожи на симптомы при гастрите. Это тошнота, боли в области желудка, чувство переполнения желудка, неприятный привкус во рту, потеря или снижение аппетита, отрыжка, изжога, понос или запор. В период обострения у ребенка возникают ноющие схваткообразные боли, в подложечной области спустя 1-2 часа после еды, отдающие в правое подреберье. Если у вашего ребенка наблюдаются эти симптомы, необходимо обратиться к врачу гастроэнтерологу! Это основные признаки того, как распознать болезнь.
Рекомендации по лечению гастродуоденита
Лечение гастродуоденита у детей проводится комплексное, с учетом причины заболевания и наличия изменений со стороны других органов и систем организма.
После проведенного медикаментозного лечения хронического гастродуоденита у детей в стационаре (антибиотики для борьбы с хеликобактером пилари, препараты, снижающие кислотность желудочного сока при секреторной активности, вяжущие и рассасывающие средства) выполняйте следующие рекомендации:
- психологическая терапия (особенно у детей старшего возраста и подростков), которую, желательно проводить одновременно с родителями;
- правильная диета;
- режим питания 5 раз в сутки;
- ночной сон не менее 8-10 часов;
- не ложиться сразу после еды в течение 2-3 часов;
- прогулки после еды на свежем воздухе в течение 30-40 минут;
- детям противопоказаны резкие физические нагрузки, вызывающие скачкообразное повышение внутрибрюшного давления: прыжки, интенсивный бег, поднятие тяжестей;
- немаловажна борьба с курением, причем как с пассивным, так и с непосредственным курением младших и старших школьников.
Специальная диета
Общие рекомендации по специальной диете при гастродуодените у детей:
- еда не должна быть слишком горячей или слишком холодной;
- тщательно пережевывайте пищу, не глотайте твердые куски;
- ешьте понемногу и чаще (пять-шесть раз в день).
Рекомендуемые блюда:
- супы из круп и овощей, протертые;
- нежирное мясо куском отварное, курица отварная;
- паровые, тушеные котлеты;
- нежирная ветчина;
- рыба нежирная отварная;
- кефир, простокваша, сметана некислая, творог свежий некислый, сыр неострый протертый;
- омлет паровой;
- каши, хорошо разваренные или протертые (гречневая, манная, рисовая);
- мучные блюда (кроме сдобы), хлеб черствый белый, серый, несдобные сухари;
- овощи, фрукты вареные, сырые в натертом виде;
- фруктовые, овощные соки (не злоупотреблять);
- чай, кофе (не злоупотреблять).


























 Детские сказки онлайн
Детские сказки онлайн Песни для детей
Песни для детей Познавательное для детей
Познавательное для детей