Мочевыделительная система новорожденных, сбор анализов и инфекции
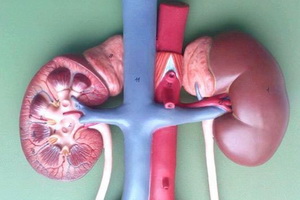
Особенности мочевыделительной системы у новорожденных
Почки представляют собой парный орган, имеющий бобовидную форму. Поверхность их гладкая. В среднем отделе почки имеется углубление — почечные ворота, в которые впадают артерии и нервы. Из ворот выходят вена и лимфатические протоки. В ткани органа ворота переходят в почечную лоханку. Почка имеет два слоя ткани: корковое и мозговое вещество.
Почки у новорожденного имеют относительно больший вес, чем у взрослого человека. В детском организме, особенно в раннем возрасте, их функциональная активность выше, чем у взрослого человека.
Такой важный парный орган мочевыделительной системы новорожденного, как почки, располагаются по обе стороны позвоночника, при чем правая ниже левой. Верхний полюс почки у младенцев располагается выше, чем у детей старших возрастов. Нижний полюс прощупывается у детей до 2-летнего возраста.
Основная функция почки — выделительная, через этот орган организм выводит воду, минеральные вещества.
Почечные лоханки и мочеточники у детей раннего возраста относительно широкие, в их стенках недостаточно развиты мышечные и эластические волокна. Все эти особенности нередко ведут к застою мочи, который способствует возникновению патологических процессов в лоханках.
Анатомо-физиологические особенности (АФО) мочевыделительной системы новорожденных заключаются в том, что мочевой пузырь грудного ребенка располагается относительно высоко. При заполнении он вторгается в брюшную полость, его иногда можно прощупать даже на уровне пупка.
Вместимость мочевого пузыря у новорожденного составляет 50 мл, 3-месячного младенца— 100 мл, к 1 году — 150-200 мл.
Мочеиспускательный канал у мальчиков имеет более выраженную кривизну, чем у взрослых мужчин, длина его у новорожденного равна 5-6 см, с возрастом увеличиваясь до 12 см.
Длина мочеиспускательного канала у девочек равна 1 см, в 16 лет — 3,5 см. Эта особенность способствует легкому проникновению в мочевыводящие пути инфекции, поэтому подмывать девочку следует спереди назад.
В первые дни жизни мочи выделяется мало. Новорожденный ребенок мочится до 20-25 раз в сутки, к 2-3 годам количество мочеиспусканий уменьшается до 10 раз в день.
Количество выделенной мочи составляет от 10 до 50 мл на первом месяце жизни, 50-100 мл — на втором году.
Удельный вес мочи после рождения относительно высокий — 1006-1008, у детей грудного возраста он падает до 1003-1005, с возрастом он опять повышается и у детей 2-5 лет равняется 1009-1016.
Мочеиспускание является безусловным рефлексом, возникающим в ответ на раздражение мочевого пузыря, поэтому дети мочатся под себя.
Высаживать ребенка на горшок начинают только в случае, если он уверенно сидит самостоятельно. Это необходимо делать, несмотря на использование памперсов. Навык пользования горшком вырабатывается перед сном и после сна. Родители должны следить, чтобы горшок не был холодным, а по размеру больше, чем попка малыша.
Прочный и достоверный навык пользования горшком формируется на третьем году жизни. Но следует помнить, что сильное волнение, страх, увлеченность игрой могут быть причиной непроизвольного мочеиспускания.
Как собрать мочу у новорожденных для анализа
Сбор мочи производится во время свободного мочеиспускания или с помощью катетера. Перед тем как собрать анализ мочи у новорожденных, проводят туалет наружных половых органов и у мальчиков, и у девочек.
На посуде должна иметься этикетка с указанием фамилии и имени ребенка, его возраста, даты и цели исследования.
Техника сбора мочи у новорожденных следующая: для вызывания мочеиспускания грудному ребенку поглаживают рукой живот и слегка надавливают на надлобковую область. Под струю мочи подставляется чистый лоток. Если таким способом собрать мочу не удается, то к промежности с помощью лейкопластыря прикрепляют пробирку, колбочку или полиэтиленовый мешок.
Сбор мочи у новорожденных производится утром, после сна. Для общего анализа требуется 50-100 мл, для анализа по Нечипоренко — 10 мл. Моча в течение 1 часа должна быть доставлена в лабораторию.
Для анализа по Аддис—Каковскому моча собирается в течение суток в отдельную чистую посуду. Ее объем измеряется, но в лабораторию отправляется только 100-200 мл.
Для баканализа моча собирается после обмывания наружных половых органов дезинфицирующими растворами. В стерильную посуду собирается 15-25 мл мочи, емкость закрывается стерильной пробкой.
При пробе Зимницкого моча собирается каждые 3 часа, для этого предварительно готовятся 8 бутылок. Больной первый раз мочится в 6 часов утра. Эту порцию берут для общего анализа. С 9 часов ребенок должен мочиться каждые 3 часа. В 6 часов следующего утра мочу собирают в последний раз и отправляют в лабораторию все 8 порций, где определяются ее относительная плотность, дневной и ночной диурез, количество белка в каждой порции. В течение дня обязательно фиксируется количество выпитой жидкости.
Инфекции мочевыводящих путей у новорожденных и их лечение

Воспаление вызывают различные микроорганизмы: кишечная палочка, стафилококк.
Инфекция мочевыводящих путей у новорожденных может не иметь внешних проявлений и выявляться случайно, но и может протекать в очень тяжелой форме. Во втором случае у ребенка пропадает аппетит, появляются рвота, понос, склеры, и кожа становятся желтушными. Уменьшается количество выделяемой мочи, появляются отеки на лице, конечностях, пояснице. Возможны непроизвольные мышечные подергивания.
В моче появляются белок, лейкоциты и большое количество бактерий. Заболевание сопровождается анемией.
При лечении инфекции мочевыводящих путей у новорожденных питание ребенка не меняют, но увеличивают количество выпиваемой им жидкости. Пока не готов анализ на чувствительность флоры к антибиотикам, малышу вводят ампициллин по 25-50 мг/кг. Обычно используемые для лечения пиелонефрита препараты налидиксовой кислоты у детей грудного возраста применять нельзя, так как они повышают давление спинномозговой жидкости и вызывают закисление внутренней среды организма.






















 Детские сказки онлайн
Детские сказки онлайн Песни для детей
Песни для детей Познавательное для детей
Познавательное для детей

